Miért van szükségünk szűrésre az első trimeszterben, amikor azt elvégzik, és mit mutat?
A terhesség első hete nagyon fontos idő mind a jövő anya, mind a gyermeke számára. Ebben az időszakban a gyermek minden létfontosságú szervet és rendszert fektet. Annak érdekében, hogy az orvosok ne hagyhassanak ki egyetlen patológiát, az első szűrést végzik.
A tanulmány lényege
A prenatális vizsgálatok nagyon fontos eljárások, amelyek viszonylag nemrégiben megjelentek Oroszországban. Ezt az Egészségügyi Minisztérium szakemberei fejlesztették ki, akik aggódtak a magas anyai és csecsemőhalandóság miatt. Ezeknek a mutatóknak a növekedése gyakran igen eltérő "Csendes" patológiaa terhesség alatt vagy az anyánál vagy a gyermekénél.
Az orvosok szkrínelés-specifikus „szűrést” hívnak. Ebben az esetben minden, a terhességgel járó nőt azonosítottak. A kóros állapotok azonban nem mindig jelennek meg a legkorábbi hetekben. Gyakran előfordul, hogy ilyen patológiák jelennek meg csak a terhesség második trimeszterében.
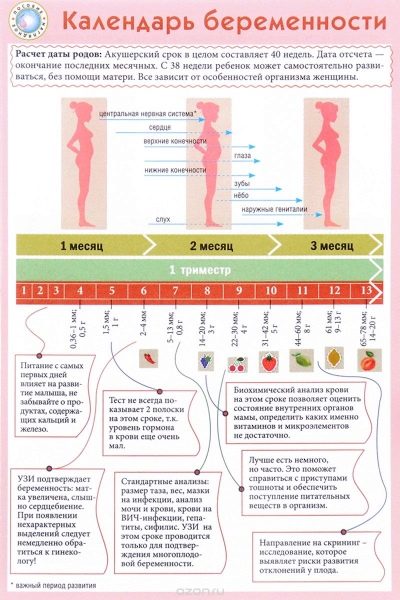
Az orvosok szülészeti heteket, nem hónapokat használnak a kifejezés meghatározásához. A teljes gyermekszállítási időt több egyenlő időszakra osztják, amelyeket trimesztereknek neveznek. Mindegyik 12 szülészeti hétből áll. Az első szűrést a terhesség első trimeszterében végezzük.
Fontos megjegyezni, hogy a szülészeti kifejezés nem felel meg a terhesség időtartamának, melyet a jövőbeni anya kiszámít.
Általában a terhesség első napját a fogamzás napjától számított első naptári héttől tekintik. Ebben az esetben a 12 szülészeti hét megfelel a 14. naptári hétnek.
A teljes terhességi időszakra meg kell költeni 3 ilyen tanulmánykészlet. Minden trimeszterben vannak. Az egyes terhességi időszakokban végzett vizsgálatok összetettsége más. Ennek oka a terhes nő napi változó hormonjai, valamint a fejlődő magzat fiziológiája.
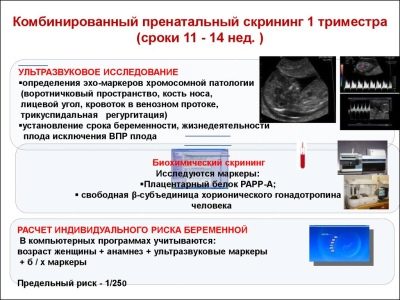
Egy átfogó szűrővizsgálat magában foglalja néhány biokémiai vizsgálat és a kötelező ultrahang-vizsgálat elvégzését. A kombinált módszerek lehetővé teszik a pontosabb eredmények elérését. A szülész-nőgyógyász által elért eredmények értékelése. Ha a vizsgálat után az orvos nem zárhatja ki a genetikai megbetegedések jelenlétét a jövőbeni anyában, akkor a genetikához fordul.
időpontját,
Általában az első szűrés a terhesség 11–13 hetes hetében történik. A diagnosztikai komplexum dátumait orvosi okokból 7-10 nappal lehet eltolni.Az első szűrés pontos ütemezését egy szülész-nőgyógyászral kell meghatározni, aki a terhesség teljes időtartama alatt megfigyel egy terhes nőt.
Az első szűrés időtartama eltérő lehet. Az ilyen idődiagnosztika általában több napig tart. A biokémiai vizsgálatok és az ultrahang-leadás között eltarthat néhány hét. Ez teljesen normális helyzet, és meglehetősen gyakori. Bármilyen változás a kutatás időpontjában meg kell egyezniük orvosával.
Ezt az időszakot véletlenszerűen választották: kezdődik egy új terhességi szakasz, amelyet magzatnak neveznek. Korábban az orvosok embriónak nevezték. A tizenkettedik terhességi hét végén az orvosok már nem embriót, hanem magzatot hívnak.
Ki ne hagyja ki a tanulmányt?
Jelenleg az orvosok azt javasolják, hogy kivétel nélkül minden ilyen terhes nőt megvizsgáljanak. Ez a megelőző orvosi eljárás lehetővé teszi a veszélyes szervogenezis patológiák időben történő azonosítását a magzatokban.
Az első 12 szülészeti hét - a baba belső szerveinek aktív növekedésének és fejlődésének ideje. A külső tényezők hatása a patológiák kialakulásához vezethet. Csak egy átfogó diagnózis lehetővé teszi számukra az azonosítást. Ebben az időben az anya belső nemi szervei azonosíthatók és kapcsolódó betegségek is felismerhetők.
Az orvosok azt tanácsolják, hogy az első trimeszterben átvizsgálják a várandós anyákat, akiknek a koncepciója a 35. születésnapjuk után történt. Az is fontos, hogy olyan vizsgálati komplexet végezzünk minden terhes nő számára, akiknek a genetikai és kromoszóma-betegségek terhei megterheltek.
Ezen patológiák kialakulásának magas életkori kockázata is van. Ebben az esetben az első szűrésnek olyan nőknek kell lennie, akik 40 év után terhesek. A jövőbeni anyák, akiknek gyakran volt spontán vetélésük vagy hirtelen terhességük, hirtelen megszakadtak, szintén nem hagyhatják ki ezt a komplex diagnózist.
Az orvosok azt javasolják, hogy a terhesség első heteiben szűrővizsgálatot is végezzenek a várandós anyáknak súlyos belső betegségek.
Egy ilyen komplex diagnózis szintén szükséges a cukorbetegségben szenvedő terhes nők számára. A legveszélyesebb az inzulin-függő változata.
Ha a jövő anyja hormonális vagy glükokortikoszteroid gyógyszereket szed, mindig szűrés szükséges. Ezek a szerek káros hatást gyakorolhatnak a magzati szervogenezisre. Ha ezeknek a gyógyszereknek a bevitelét nem lehet megszüntetni a csecsemő viselésének teljes időtartama alatt, akkor szükséges a terhesség ellenőrzése.
Az első szűrést szükségszerűen végzik, és a várandós anyákat, akiknek már van genetikai vagy súlyos szomatikus betegségben szenvedő gyermeke. Az ilyen komplex tanulmány kötelező áthaladásának oka a megnövekedett genetikai kockázat.
Továbbá, az első trimeszteres szűrést szükségszerűen olyan terhes nők végzik, akik alkoholt fogyasztanak, vagy folytatják a dohányzást. Ebben az esetben a veszélyes intrauterin patológiák kialakulásának kockázata többször is nő. Azt is meg kell vizsgálni, ha a várandós anya és a magzat más Rh tényező.
Hogyan készüljünk fel?
Megfelelő előkészítés szükséges a megbízható vizsgálati eredmények eléréséhez. A biokémiai tesztek megkezdése előtt az orvosok a jövőbeni anyákat írják elő, hogy kövessék a lipidcsökkentő étrendet. Ez kizárja a zsíros és sült ételek használatát. A koleszterinben gazdag élelmiszerek is betiltottak. A telített zsírok, amelyek az élelmiszerrel együtt kerülnek a véráramba, hamis eredményeket okozhatnak.
A lipidszintet csökkentő étrendet az első szűrés előtt 5-10 nappal meg kell vizsgálni. A vacsorát a laboratóriumba való utazás előestéjénél a lehető legegyszerűbben, de tápláló és magas kalóriatartalmúvá kell tenni.Jobb, ha alapja van tápegység fehérjetermékek voltak. Kiegészítheti őket bármilyen gabonafélékkel.
Enni egy csomó zöldséget és gyümölcsöt 2-3 nappal az ultrahang szűrés előtt. Ezek súlyos gázképződést okozhatnak. Ez megnehezíti a kutatást. A gázt megduzzadó bél gyakran a visszhang negatív jelenségét okozza.
Ha a jövő anyja továbbra is füstöl a baba szállítása közben, akkor a laboratóriumba való belépés előtt jobb, ha nem csinálja. A cigarettában lévő nikotin torzított eredményekhez vezethet. Kizárták az alkoholt tartalmazó italokat is.
Menj a laborba üres gyomorban. Az orvosok azt javasolják, hogy reggel, közvetlenül az ébredés után vegyenek teszteket. Az este elvégzett biokémiai vizsgálatok gyakran megbízhatatlanok. Nem kell reggelizni, mielőtt elindulna a laborba. Az utolsó vacsora vacsora.
Az orvosok laboratóriumi vizsgálatok elvégzését teszik lehetővé igyon egy kis vizet. Sokat kell inni, mielőtt ultrahangot végeznénk a terhesség korai szakaszában. Ez a hólyag erős kitöltéséhez vezethet. A folyadék előfogyasztása csak akkor szükséges, ha a transzabdominális ultrahangot végezzük.
Az első szűrés előtt erős fizikai aktivitást ki kell zárni. A jövő anyáknak emlékezniük kell arra, hogy még a szokásos háztartási tevékenységek a terhesség alatt az eredmények torzulásához vezethetnek. Az orvosok megjegyzik, hogy a lakás szokásos tisztítása a laboratóriumba való utazás előestéjén megbízhatatlan vizsgálati eredményekhez vezethet.
Szintén ki kell zárni az erős pszicho-érzelmi stresszt a vizsgálat előtt. Az ideges vagy aggódó jövő anyukák nem nem csak az első szűrés előtt, hanem a terhesség teljes időtartama alatt.
Az elhúzódó stressz a belső szervek megzavarásához vezet, ami végül az eredmények torzulásához vezet.
Hogy megy?
A szűrés több szakaszra oszlik. Általában az első az kempingezés a laborba. A teszteket egy közönséges női klinikán és egy magánszemélyben is megteheti.
Az első esetben a vizsgálati kérelemre van szükség, amelyre a szülész-nőgyógyász kérdéseket konzultál. Ez az orvosi forma a beteg személyes adatait, valamint a terhesség becsült időtartamát jelzi.
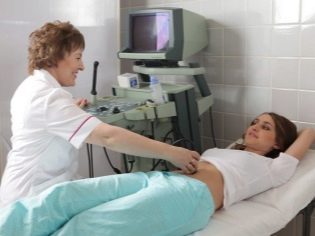
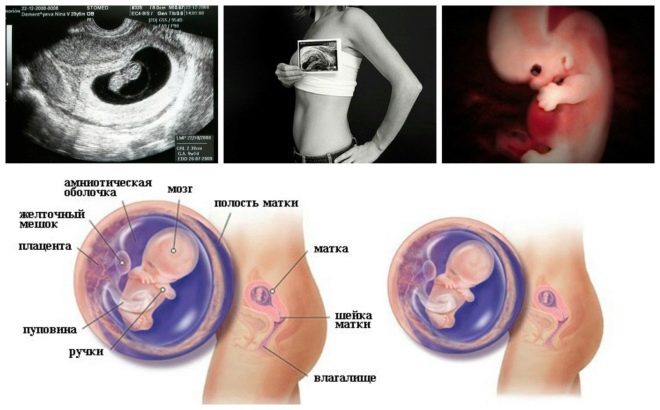
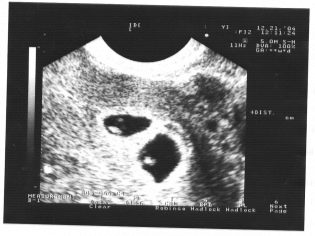
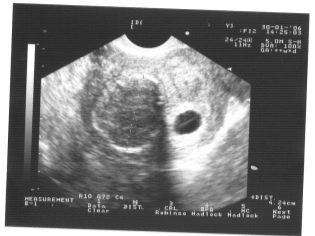
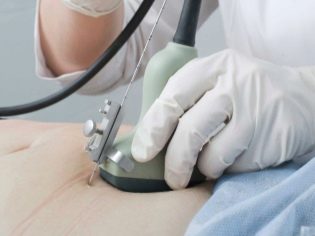
A következő szűrési lépés holding ultrahang. A korai időszakban ez a kutatás különböző módon történhet. Ha egy terhes nőnek nincs orvosi ellenjavallata, transzvaginális vizsgálatot végeznek. Ebből a célból egy speciális ultrahangos érzékelőt használnak, amely a hüvelybe kerül.
Számos orvosi ellenjavallat van a transzvaginális vizsgálat elvégzéséhez:
- Ezek magukban foglalják az anya belső nemi szervei akut betegségeit.
- Az akut colpitis vagy hüvelygyulladás indokolja az alternatív ultrahang módszer kiválasztását.
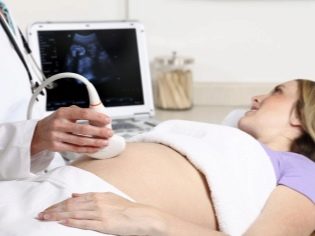
Ebben az esetben már fut transzabdominalis vizsgálat. Magatartása érdekében az orvos egy speciális ultrahangos érzékelőt használ, amely a jövő anyja hasát hajtja. Ebben az esetben a kép egy speciális képernyőn jelenik meg - a monitoron. A tanulmány során a jövő anyja láthatja a jövőbeli babáját az orvosnál. Ilyen vizsgálat lehet jelen és apa gyermeke is.
A jobb megjelenítés érdekében az ultrahangos szakemberek speciális diagnosztikai gélt használnak. Közvetlenül az eljárás előtt a „terhes” pocak bőrére kerül. A gél jövőbeli anyjainak agresszív hatásaitól való félelem nem. Összetétele teljesen hipoallergén.
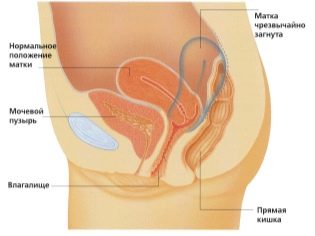
Az ultrahangvizsgálatot speciális kanapén végzik. A jövő anyja a hátán fekszik. A terhesség korai stádiumában lehetőség van a kutatás elvégzésére ebben a helyzetben.Csak azokban az esetekben, amikor a jövő anyukája a méh kóros görbülete, szükség lehet balra vagy jobbra fordulni.
Ha a vizsgálatot rendszeres klinikán végzik, akkor a nőnek kétségtelenül egy törülközőt kell hoznia vele. Szükség lesz ahhoz, hogy a kanapén feküdjön.
Szükséges továbbá speciális papírzsebkendőt vagy szalvétát is venni. Szükségük lesz arra, hogy a hasi diagnosztikai gél maradványait töröljék.
Mit mutat?
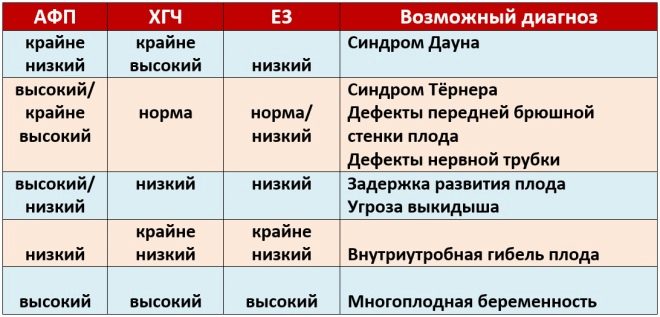
Az első szűrés során az orvosok több fontos biokémiai markert vizsgálnak. Minden rendellenességet szülész-nőgyógyásznak kell értékelnie.
Az ikrek vagy hármasok többszörös terhessége esetén a terhesség ezen szakaszában a biokémiai mutatók némileg eltérőek lehetnek.
A PAPP-A-ról
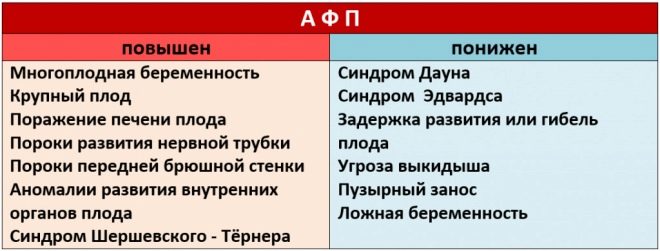
Ezt a specifikus biokémiai markert a genetikai és kromoszóma-rendellenességek kockázatának felmérésére használják. A terhességgel összefüggő A-plazmafehérje vagy PAPP-A lehetővé teszi ezen betegségek azonosítását a kialakulásának meglehetősen korai szakaszában. Ezt az anyagot a magzat fejlődése során a placenta termeli.
Ennek az elemzésnek a teljesítése kötelező a jövendő anyák számára, akik egy kisbabát fogtak 35 év után. Az ilyen vizsgálatokat olyan nőknél is el kell végezni, akiknél HIV-fertőzést vagy parenterális hepatitisz B és C-t diagnosztizáltak.
E mutató normális értékei jelentősen függnek a terhesség időtartamától. 12 szülészeti héten ez a kritérium 0,7-4,76 NE / ml. A jövő héten ennek a mutatónak a normája 1,03-6 IU / ml.
Ha ebben a terhességi időszakban az értékek lényegesen alacsonyabbak a normánál, akkor ez jelezheti a genetikai patológia jelenlétét.
Ebben az esetben az orvos elküldi a jövő anya számára további diagnosztikát.
A chorion gonadotropinról
A vizsgálat során meghatározzuk az anyag egy adott b-frakcióját. Ezt a hormonot hCG-nek is nevezik. A terhesség teljes időtartama alatt az anyag koncentrációja változik. Az első hetekben ez maximális. A gonadotropin tartalma szülés előtt jelentősen csökken.
A fogamzás utáni gonadotropin, amikor a tojássejt a spermasejtrel összeolvad, meglehetősen megnövekedett. Ebben az esetben a chorion majdnemnem elkezdi előállítani a HCG első részeit a terhesség utáni első órákban.
Az anyag koncentrációja a vérben szignifikánsan nő a többszörös terhességekben, valamint bizonyos patológiás helyzetekben.
A második trimeszterben ez a mutató stabilizálódik és gyakorlatilag nem nő. Ez a helyzet a szállításig is fennáll. A hCG koncentrációjának csökkenése a terhesség utolsó trimeszterében fiziológiás. A természetes szüléshez szükséges.
Az egyszerű használat érdekében az orvosok létrehoztak egy speciális táblát, amely a hCG normál mutatóit tette. A szülész-nőgyógyászok mindennapi munkájukban használják. Az alábbiakban található a táblázat, amelyben az első szűrés során a normál gonadotropin indexek szerepelnek:
Gesztációs életkor (szülészeti hetekben) | HCG koncentráció |
10 | 25,8-181,6 |
11 | 17,4-130,4 |
12 | 13,4-128,5 |
13 | 14,2-114,8 |
Az ultrahangról
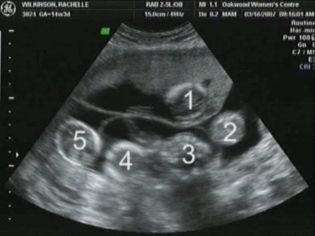
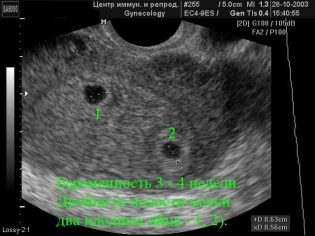
Képzeld el, hogy az ultrahang nélküli első szűrés lehetetlen. Az intrauterin fejlődés értékeléséhez az orvosok számos kritériumot dolgoztak ki. Különbözőek a terhesség minden trimeszterében.
A terhesség első hete nagyon korai. A technikai hibák és hibák gyakorisága ebben az időben meglehetősen magas.
Az első szűrés során egy tapasztalt ultrahang-szakember is meghatározhatja a gyermek nemét. Ha a jövőbeli fiú vagy lány nem tér el az ultrahangérzékelőtől, akkor elég jól láthatóvá válnak.
Határozza meg a jövőbeli baba szexét 12 hétig szinte lehetetlen. Ebben az esetben a hibák kockázata nagyon magas.
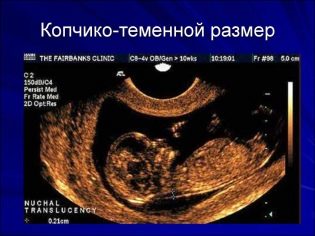
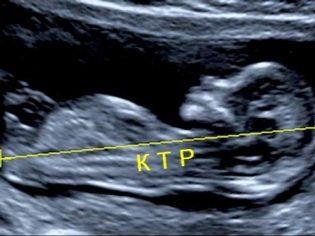
A coccyx parietális méretéről
A coccyx parietális mérete (CTR) nagyon fontos a magzati méhnyak fejlődésében. Ezt a kritériumot szükségképpen hasonlítjuk össze a baba súlyával és a terhesség időtartamával. Van egy határozott minta - a „régebbi” gyümölcs, annál nagyobb a coccyx-parietális méret.
Az első szűrés során a normál CTE értékek a következők:
- a 10. héten - 24-38 mm;
- a 11. héten - 34-50 mm;
- a 12. héten - 42-59 mm;
- a 13. héten - 51-75 mm.
Jövő anyukák nagyon aggódnak, ha ez a mutató eltér a normától. A pánik nem lehet. Ennek a mutatónak a kis eltérése nem okozhat semmilyen patológiát. Egy kis KTR lehet egy miniatűr baba. Különösen gyakran ez a funkció olyan csecsemőkben nyilvánul meg, akiknek szülei szintén kis termetűek.
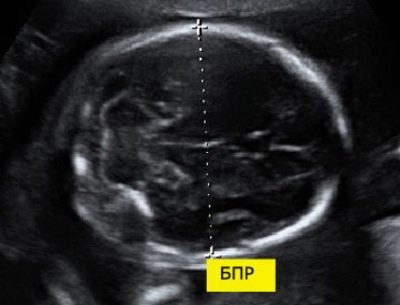
Pro biparietális méret
Ennek a mutatónak a kiszámításához a két parietális kövek közötti lineáris távolságot mérjük. Az orvosok is egyszerűen ezt a paramétert nevezik - "Fejméret". Az ultrahang rendellenességeinek értékelése lehetővé teszi a magzat veszélyes patológiájának azonosítását, amelyek közül néhány akár spontán abortuszhoz is vezethet.
11 hetes intrauterin magzati fejlődés, ez a szám 13-21 mm. A 12. hétre 18-24 mm-re változik. Egy héttel később ez a szám már 20-28 mm. A normától való bármilyen eltérés a kialakuló patológiák megnyilvánulása lehet.
A magzat túl nagy feje az anya szűk medencéjével jelezheti a császármetszést. A sebészi kezelés szükségessége azonban csak a terhesség harmadik trimeszterében állapítható meg.
Ilyen helyzetben az orvosok azt javasolják, hogy két további diagnosztikai rendszeren járjon el.
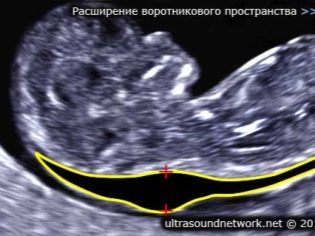
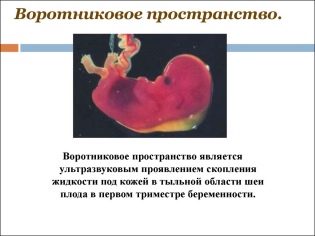
A nyakörv vastagságáról
Ez az indikátor azt is jelenti, hogy az orvosok miért hívják a nyakát. Úgy tűnik, hogy egy kerek oktatás. A magzat nyaka és a bőr felszíne felső felülete között helyezkedik el. Ez a folyadék felhalmozódása. Ezt a vizsgálatot a terhesség első trimeszterében végezzük, mert a nyakrész jól látható.
Nyakörv vastagsága fokozatosan csökken. Már a 16. terhességi héten ez a képződés gyakorlatilag nem látható. Az intrauterin fejlődés 12 szülészeti hetében a normál érték 0,8-2,2 mm. Egy héttel később ez az érték már 0,7-2,5 mm.
A mutató megváltozása általában a triszómia megnyilvánulása. Ezek a veszélyes patológiák különböző genetikai kórképek formájában jelentkeznek.
Így fordulhat elő Edwards és Patau szindróma, Down-szindróma és Shereshevsky-Turner szindróma. A triszómia egy patológia, amikor a bináris kromoszómacsoport helyett egy másik „extra” harmadik kromoszóma jelenik meg a genetikai készletben.
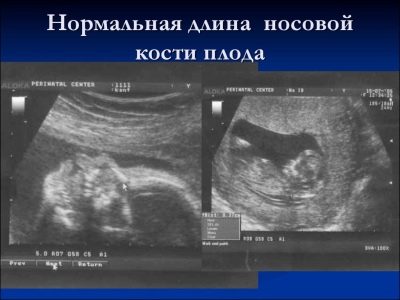
Az orrcsontról
Ez a csontképződés az első szűrés ultrahangos diagnosztikájának nagyon fontos kritériuma. Az orrcsont hosszúkás, négyszögletes, hosszúkás alakú. Ez egy pár oktatás. A vizsgálat során az orvosnak meg kell mérnie a csontelem hosszát. Az intrauterin fejlődés 12-13 hetében az orrcsont mérete 3,1–4,2 mm.
Ha ez a baba csonteleme hiányzik, akkor beszélhet a genetikai vagy kromoszóma-patológiáról. Az orrcsont hosszának csökkentése szintén a kialakuló betegségek következménye.
A 10-11. Héten egy tapasztalt ultrahangos szakember csak a csontelem jelenlétét vagy hiányát tudja meghatározni.
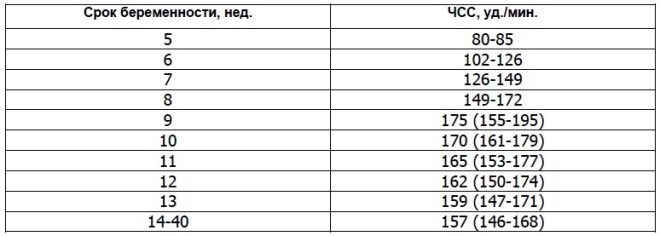
Pro pulzusszám
Ezt a fontos paramétert az első szűrés és a terhesség minden más hetében határozzák meg. Ha a szívfrekvencia eltér a normától, akkor ez a magzat testében jelent problémát. Ennek a mutatónak jelentős eltérése akkor is előfordulhat, ha egy nagyon veszélyes patológia - placenta elégtelenség.
A tudósok azt találták, hogy a magzati szívizom elkezd szerződni a fogamzás utáni harmadik héten. Ezt a jelet már a 6. szülészeti hét óta lehet meghatározni. Ennek a mutatónak a helyes értékeléséhez a magzat és az anyja szívfrekvenciája korrelál.
A terhesség 10 hetében a mutató értéke 160-179 ütés / perc. A héten - 153-178. A 12. terhességi hétig ez a szám 150-174 ütés / perc.
A magzati fejlődés első 4-6 hetében A pulzusszámot napi 3 ütemben növeljük. A nagy pontosságú ultrahangos berendezés segítségével ez a szám jól definiált. A kutatáshoz az ultrahang-szakemberek speciális szívvizsgálati módot alkalmaznak, amelyet négy kamrának hívnak. Ez lehetővé teszi, hogy fontolja meg az atriákat és a kamrákat.
Ha a szűrés ultrahangja során különböző szabálytalanságokat észleltek, szükség lehet a Doppler képalkotásra. Segít kimutatni a szívszelepek rendellenes véráramlását.
Az ilyen regurgitáció veszélyes szívbetegség kialakulását jelezheti. Annak érdekében, hogy ebben az esetben megszüntesse az ebből eredő szabálytalanságokat, szükség lehet a sebészeti szívműködés elvégzésére közvetlenül a baba születése után.
Az agy mérete igen fontos paraméter. Az intrauterin fejlődés ebben a szakaszában az orvosok még mindig nem tudják értékelni az összes intracerebrális struktúrát. A szerkezetük szimmetriája az agy normális fejlődéséről beszél.
A tapasztalt ultrahang-szakemberek meghatározzák a chorion helyét és szerkezeti jellemzőit is.
A méhnyak szerkezetének értékelése nagyon fontos jelzés. Az ultrahangos vizsgálat során az orvosok értékelik a várandós anya belső nemi szerveinek méretét és szerkezeti jellemzőit is.
A méh véráramának értékelése nagyon fontos indikátor, amelyet az első szűrés során vizsgálunk. Az ebben a szakaszban észlelt patológiák nagyon fontosak a terhesség kialakulásának jövőbeli előrejelzésében. A csökkent méh véráramlás súlyos szövődményhez vezethet - a magzati hipoxia kialakulásához.
Megnövekedett méhhang - nagyon kedvezőtlen állapot. Ha az orvosok ezt a tünetet a terhesség alatt találják meg, akkor általában a várandós anyának kórházi ápolásban részesülnek. Ott lesz a szükséges kezelés, amely segít megszüntetni a hypertonust és normalizálja a placenta véráramlását.
A MoM-ról
A medián vagy a MoM többszörösének egy olyan specifikus indikátora, amelyet az orvos a magzat genetikai patológiáinak azonosítására használ. Ezt egy speciális számítógépes program segítségével számítják ki.
A számításhoz szükséges a jövőbeni anya kezdeti indikátorainak bevezetése, valamint az ultrahang eredményeinek eredménye.
Az orvosok úgy vélik, hogy az arány normális 0,5 és 2,5 között. A kapott indikátor helyes értelmezése érdekében az orvosok figyelembe veszik a rákos betegek, a fajok, valamint más szükséges paraméterek számos kapcsolódó betegségét is. A rendellenességek a genetikai vagy kromoszóma-patológiák megnyilvánulása.
Genetikai szűrés
Ha a szűrés után az orvosok megállapítják a baba genetikai betegségének jeleit, akkor a jövő anyja biztosan egy genetikai tanácsadásra kerül.
Az orvos meglátogatása szintén nem lesz szükségtelen olyan nők számára, akiknek közeli hozzátartozói kromoszóma-betegséggel rendelkeznek. Különböző veleszületett rendellenességek terhelt története - jelentős ok arra, hogy a család genetikájára forduljanak a konzultációhoz.
Például a „Down-betegség kialakulásának kockázata egy baba esetében 1: 380” azt sugallja, hogy a 380 egészséges babából csak egy gyermek lesz ennek a veleszületett betegségnek.
A szülésznők és a nőgyógyászok több nagy kockázati csoportot azonosítanak.Azokat a nőket, akik ebbe a kategóriába tartoznak, feltétlenül egy genetikai konzultációra kell utalni. A szakemberek úgy vélik, hogy a patológia kialakulásának magas kockázata 1: 250-1: 380 arány.
Az orvosok a leggyakoribb kromoszóma-patológiákat választják ki, amelyek a terhesség első trimeszterében gyakran alakulnak ki:
- A Patau-szindróma az egyik ilyen betegség. 13-as triszómia kromoszómák jellemzik.
- További 3 kromoszóma 21 párban vezet Down-betegség kialakulásához. Ebben az esetben a 46 genetikai készletben 46 kromoszóma helyett 47 jelenik meg.
- Az egyik kromoszóma elvesztése a baba kariotípusában nagyon veszélyes genetikai betegség kialakulásához vezet - Shereshevsky-Turner szindróma. Ezt a patológiát a beteg gyermek fizikai és szellemi fejlődésében kifejezetten elhanyagolják egészséges társaik.
- Egy további harmadik kromoszóma jelenléte a 18. páron Edwards szindróma jele. Ez a patológia rendkívül kedvezőtlen. Általában sok különböző veleszületett rendellenesség és rendellenesség alakul ki. Bizonyos esetekben ez a veleszületett betegség összeegyeztethetetlen lehet az élettel.
Azok a gyerekek, akik Edwards vagy Patau szindrómákat alakítottak ki, nagyon ritkán élnek egy évig. A Down-betegségben szenvedő gyerekek sokkal hosszabb ideig élnek. Azonban ezeknek a csecsemőknek az életminősége jelentősen befolyásolható.
Az ilyen „különleges” gyerekeknek gondos gondoskodásra és szüleik folyamatos figyelésére van szükségük.
Genetikai szűrést végzünk minden országban. Ugyanakkor csak a biokémiai elemzések listája különbözik. Közvetlenül meg kell jegyezni, hogy a különböző országokban az abortuszra vonatkozó jelzések különböznek egymástól. Ez a helyzet nagyrészt a genetikai szindrómákkal küzdő emberek jobb szocializációjának köszönhető.
A genetikai betegségek igen veszélyes patológiák. Az ilyen diagnózis megállapítása csak a szűrés eredményei alapján nem történik meg. A kromoszóma-patológiák tisztázásához a genetikus további kutatást írhat elő egy terhes nőnek. Némelyikük invazív.
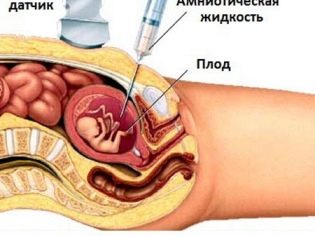
A magzat genomiális gyűjteményének megszerzése gyakran történik chorion biopszia. Bizonyos helyzetekben szükség van az amnionális hólyag szúrására. Ezt a tanulmányt amniocentesisnek is nevezik. A diagnosztikai eljárás során a szakértők elemzés céljából elveszik az amnion folyadékot.
A placentális biopszia egy invazív vizsgálat, amely a magzati membránok számos kombinált patológiájának kizárásához szükséges. A vizsgálat elvégzéséhez az orvosok speciális szúrási tűket használnak, amelyek a terhes nő bőrét áttörik. Az eljárás során fennáll a másodlagos fertőzés veszélye. Ezt a kutatást csak szigorú orvosi indikációk alapján érdemes elvégezni, hogy kizárja a magzat életére veszélyes körülményeket.
A Cordocentesis segítségével az orvosok is felfedezhetik a baba különböző kórképeit. Mert ezt vizsgálják köldökzsinórvér. Egy ilyen eljárás dátuma eltérő lehet. Gyakran az ilyen invazív vizsgálat szükségességét együttesen vesszük.
Sok orvos úgy véli, hogy a genetikai kórképek kialakulásának kockázata közvetlenül összefügg az életkorral.
Azoknak a nőknek, akik úgy döntenek, hogy 40 éves korukban fogják fel a gyermeket, nagyon komolyan kell gondolkodniuk egy ilyen döntésről. Az orvosok gyakran ajánlják, hogy kapcsolatba lépjenek velük konzultáció a genetikában még a terhesség tervezési szakaszában.
Ha a szűrés során az orvos a genetikai betegségekre utaló jeleit állapította meg, akkor biztosan figyelmeztetnie kell a jövő anyját. Az életpatológiákkal összeegyeztethetetlen az abortusz abszolút jelzése. A kérdés végső döntése a nő számára marad.
Dekódolás eredményei
Csak egy elemzés vagy ultrahang értelmezése nem lehetséges.A diagnózis felállításához az összes kapott teszt és az ultrahang megkötésének kötelező átfogó értékelése szükséges. Az eredményeket egy szülész-nőgyógyász értelmezi, aki egy terhes nőt figyel. Nehéz klinikai esetekben orvosi konzultációra lehet szükség.
Az Edwards szindrómát a PAPP-A koncentráció csökkenése is kíséri. Ehhez a patológiához az abnormális humán koriongonadotropin jellemzi. Ez a betegség 1: 8000 gyakorisággal fordul elő gyermekeknél. Az első szűrés során meglehetősen nehéz azonosítani a belső szervek veleszületett rendellenességeit. Ezeket a magzat már a 2-es és 3-as szűrés során érzékeli.
Az ultrahang vizsgálat fő indikátorai segítenek az orvosoknak, hogy a kialakulásuk kezdeti szakaszában azonosítsák a magzat különböző kóros állapotait. Így a biparietális méret növekedése az agyszövet vagy a növekvő neoplazma fejlődő hernia jele lehet. Általában az ilyen kórképeket az életkel összeegyeztethetetlennek tartják, és az abortusz jelzései.
A magzatban az agy hidrocefalusa a biparietális méret növekedésével is megnyilvánul. Ennek a kóros állapotnak az értékeléséhez szükség van a dinamikára. Ehhez az orvosok több ismételt ultrahangot írnak elő, amelyek a terhesség következő trimeszterében szükségesek. Az állam fejlődésének negatív dinamikája vezethet abortusz és sürgősségi orvosi ellátás.
A tapasztalt szakemberek az első szűrés során is felfedhetik a neurális cső szerkezetének különböző hibáit. Az orvosok ezt a patológiás állapotot meningoencephalocele-nek hívják. A Corne de Lange szindróma egy nagyon ritka genetikai patológia, amely összeegyeztethetetlen az életkel.
A zsinórvér egy másik veszélyes veleszületett rendellenesség, amelyet a belső szervek többszörös rendellenességei kísérnek. Ebben az állapotban a magzat elülső hasfalának régiójába esnek. Ez a patológia rendkívül kedvezőtlen.
A biokémiai vizsgálatokban a normál értékektől való eltérések nagyon fontos jelek a genetikai betegségek kialakulásának. A PAPP-A csökkenése gyakran Down-szindrómában jelentkezik. Ez a magzat emésztőrendszerének ezen időszakában azonosított patológia a spontán vetélés vagy spontán abortusz fényes jele lehet.
A Smith-Opitz-szindróma az egyik legveszélyesebb genetikai betegség, amely az első szűrés során gyanítható. Ez a genetikai berendezés erős mutációinak köszönhető. Ezt a patológiát a koleszterinszintézis, az idegrendszer patológiái, valamint az ortopédiai rendellenességek kombinált rendellenességei jellemzik. Ez a betegség nem olyan gyakran fordul elő - valószínűsége 1: 25 000.
.
A megnövekedett gonadotropin szintén a magzat testében kialakuló patológiák következménye. A megnövekedett hCG előfordulhat bizonyos betegségekben is, amelyek a jövőbeni anyukában jelentkeznek a terhesség alatt. Általában a cukorbetegség súlyos formái, valamint erősek mérgezés okozta megbetegedés.
A csökkent hCG gyakran a terhesség patológiai lefolyásának jele. Ez a betegség a placenta elégtelensége esetén is kialakulhat. Ez a patológia súlyos hipoxiához vezethet. A különböző betegségek kialakulásának kockázatának felméréséhez az orvosok egy speciális programot hívnak Prisca.
Az ilyen számítógépes diagnózis lefolytatása után a vizsgálatot végző orvos a jövő anyja kezében levonja a következtetést. Felsorolja az összes azonosított patológiát, valamint a genetikai betegségek kialakulásának kockázatát.
Mi befolyásolhatja az eredményeket?
Ha a terhesség in vitro megtermékenyítés eredményeként következett be, a biokémiai vizsgálatok indikátorai eltérőek lehetnek. Ebben az esetben az eredmények értelmezése nagyon óvatos:
- Diagnózist végzünk minden gyerek számára. Ebben az esetben a choriongonadotropin 20% -kal meghaladhatja a normál értékeket, és a PAPPA általában csökken.
- A túlzott súly a jövőbeni anyában egy másik tényező, amely az eredmények torzulásához vezethet. Ebben az állapotban az összes vizsgált hormon emelkedik. Ha a jövő anyjának testtömeghiánya van, ebben az esetben a biológiailag aktív anyagok koncentrációja jelentősen csökken.
- Többszörös terhesség - az eredmények alaposabb értelmezésének oka. Ebben az esetben a hCG jelentősen nő. A PAPP-A szint a normál tartományon belül tartható. A terhesség alatt az ultrahang nélküli biokémiai markerek ikrek vagy hármasok nélkül történő izolált értékelését nem szabad elvégezni.
- A kontrollált cukorbetegség az anyagcsere-folyamatok megszakadásához vezet. Végső soron ez a biokémiai elemzésekben a normál értékektől való eltéréshez vezethet.
Mennyibe kerül a kutatás?
Az első szűrés áthaladhat egy normál klinikán. Ugyanakkor nem minden orvosi intézmény rendelkezik jó anyagi és technikai alapokkal és felszerelésekkel. Gyakran előfordul, hogy sok biokémiai tanulmány nem végezhető el egy hagyományos női konzultációs központban. Ez a probléma különösen súlyos a településeken, ahol kevés lakos él.
Az ultrahangvizsgálat szintén az első szűrés kötelező összetevője. Bizonyos esetekben jobb, ha ilyen felmérést végeznek a szakértői szint felszerelésén. Sajnos nem minden egészségügyi intézmény rendelkezik ilyen eszközökkel. Szükséges a terhességi nehézségekkel küzdő terhes nők ultrahangának elvégzése a szakértői osztály berendezésén.
A belső szervek súlyos betegségeit szenvedő anyukákat a perinatális központba lehet eljuttatni. Általában a különböző szívelégtelenségben szenvedő terhes nők ott járnak.
Ebben a helyzetben a jövőbeni csecsemőkben a különböző intrauterin defektusok kialakulásának kockázata sokszor nő.
Az első szűrést egy engedélyezett magánklinikán lehet elvégezni. A kutatási komplexum áthaladása ebben az esetben általában nagyon kényelmes. Minden fogyóeszköz már szerepel a szűrés költségében.
Az ilyen komplex diagnózis költsége más lehet. Ez nagymértékben változik a különböző városokban. A biokémiai elemzésekhez a jövő anyjának fizetnie kell 1200 és 3000 rubel között. A komplex bővítésekor a költségek 1,5-2-szeresére emelkedhetnek.
Az ultrahang szűrés ára általában 2000-5000 rubel. Az eljárás költsége nagymértékben függ a tanulmányt végző szakember szakképzettségétől.
A következő videó-áttekintés megmutatja, hogy mit lehet látni az első szűrésen.