Az első vetítés a terhesség alatt: az időzítés és a szabványok
A terhesség alatt végzett első szűrővizsgálat döntő és nagyon fontos szakasz. Minden jövő anyja aggodalmasan várja, mert a vizsgálatnak a fő kérdésre kell válaszolnia - vajon minden rendben van-e a gyermekkel? Mikor és hogyan kerül sor a diagnózis elvégzésére, valamint arra, hogy milyen eredményeket lehet normálisnak tekinteni, ebben a cikkben tárgyaljuk.
Mi az?
A prenatális szűrés néha annyira megrémíti a terhes asszonyokat, hogy egyesek elutasítják az ilyen vizsgálatok elvégzését. Ezt számos, a „érdekes pozícióban” elhelyezett női fórum is segíti, amelyben részletesen ismertetik az átvizsgálás és a tapasztalt anyukák minden „borzalmát”.
Valójában nincs semmi baj ezzel a felméréssel. A szűrés egy átfogó tanulmány a női potenciális kockázatok azonosítása genetikai rendellenességekkel rendelkező baba.
A komplexum egy terhes nő vénás vérének ultrahang és laboratóriumi vizsgálatából áll.
Az angolból lefordított „szűrés” a „kiválasztás”, „szűrés”, „válogatás”. Ezt a kifejezést közgazdasági, szociológiai és más területeken használják, az orvostudomány nem kivétel. A terhes nők olyan speciális betegcsoportok, akiknek speciális megközelítésre és alaposabb orvosi vizsgálatra van szükségük. Fontos megérteni, hogy maga az átvilágítás nem tár fel semmilyen betegséget, és sem az anyára, sem a születendő gyermekére nem lehet diagnózist tenni.
Ez az átfogó vizsgálat a nők jövőbeli anyjainak teljes tömegét tárja fel, akik kockázatot jelentenek a bruttó fejlődési rendellenességekkel és a többinél magasabb genetikai rendellenességgel rendelkező baba előállítására. A patológiával rendelkező gyermek születésének nagy kockázata még nem mondat, és a legtöbb esetben a baba jó, de ezeket a nőket alaposabban meg kell vizsgálni.
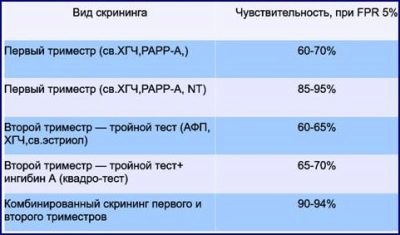
Összességében a szülői időszakban egy nőnek három ilyen szűrése lesz - 1 trimeszterben, 2 és 3 trimeszterben. A legfontosabb és informatívnak tekinthető a terhesség alatt végzett első szűrés.
Nem is olyan régen, körülbelül két évtizeddel ezelőtt, a szülészek számára meglehetősen nehéz volt még a születendő gyermek nemét is meghatározni, és a baba fejlődési patológiái néha titokban maradtak hét pecsét mögött a születésig. 2000 óta hazánkban gyakorolták a várandós anyák univerzális szűrővizsgálatát, ami csökkentette az olyan súlyos betegségekkel született csecsemők számát, mint Down-szindróma, Turner-szindróma.
Diagnózis teljesen ingyenes a beteg számáraMinden, a terhességre regisztrált nő megkapja a kérelmet. Az eredmények nem szolgálnak azonnali cselekvésre. Ha később megerősítést nyer, hogy a gyermek valóban beteg, az asszonynak meg kell adnia az irányt a terhesség megszüntetésére orvosi indikációk szerint.
Használja ki ezt a lehetőséget, vagy mentse el és készítsen „különleges” bébi - csak a nő maga dönt, senki sem fogja kényszeríteni őt arra, hogy bármilyen döntést hozzon.
célok
Az antenatalis szűrés fő célja a veszélyeztetett terhes nők azonosítása. Természetesen a természet még mindig bölcsebb és kifinomultabb, mint az ember és az ő eredményei, ezért nem egy, még a legtapasztaltabb orvos sem egy modern diagnózis nem tudja megjósolni a baba minden lehetséges rendellenességét. Ezért az első szűrési folyamat során „kiszámított” problémák listája csak néhány súlyos betegségre és állapotra korlátozódik. Az első szűrés különösen az ilyen patológiák valószínűségét mutatja.
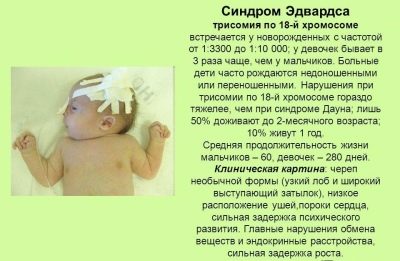
Edwards szindróma
Ez az egyik legsúlyosabb veleszületett rendellenesség. Az oka annak előfordulása 18-as triszómiában. A fejlődés valószínűsége egyértelműen összefügg a terhes nő életkorával - a 40 év feletti nőknél nagyobb a kockázat, hogy egy ilyen diagnózissal rendelkező gyermeknek van gyermeke. Általában a betegséget nem tekintik széles körben elterjedtnek, az életkorral összefüggő anyák kockázata kb. 0,7%.
Ez nem jelenti azt, hogy Edwards-szindrómát csak a várandós nők csecsemői fenyegethetik életkoruk miatt, és elég fiatal lányok túlzott kromoszómájával rendelkezhetnek a 18. párban, különösen, ha cukorbetegségben szenvednek.
A csecsemőknek alacsony a születési súlya, az arc- és a koponyakövek alakváltozása, abnormálisan kis orális nyílásokkal rendelkeznek, erősen megváltozott fülük van, és a hallójáratok teljesen hiányoznak. Az esetek 60% -ában szívhiba van. Szinte minden Edwards-szindrómás gyermeket súlyosan ívelt lábú, görcsrohamok figyelhetők meg, és a cerebellum kialakulásában rendellenességek vannak. Az ilyen gyerekek mentálisan retardáltak, a patológiát az oligofrénia típusának megfelelően osztályozzák.
A szindrómás csecsemők túlnyomó többsége a születés pillanatától számított első három hónapban meghal. Az évig csak a gyermekek 3-5% -a élhet. A patológia gyógyíthatatlan, a korrekció nem vonatkozik.
Turner-szindróma
A betegség teljes neve Shereshevsky-Turner szindróma. Az X-kromoszómában kromoszóma-rendellenesség jelentkezik. Az ilyen csecsemők rövid, szexuális infantilizmussal, valamint néhány fizikai mutációval születnek. Az ilyen csecsemő terhessége szinte mindig előfordul a háttérben. súlyos toxikózis és folyamatos megszakítási veszélya szülés gyakran a koraszülött.
A betegséget nemcsak a nemi mirigyek hiánya vagy fejletlensége kíséri, hanem több csonthibával is - az ujjak fonalai hiányozhatnak, a könyökcsuklók görbültek, a metatarsalok rövidebbek, a gerinc problémái vannak. A legtöbb kromoszómás betegséghez hasonlóan ez a szindróma szívelégtelenséggel és nagy hajókkal rendelkezik. A mentális retardáció az infantilizmus típusában alakul ki, a legtöbb gyermek intelligenciája megmarad.
Cornelia de Lange szindróma
Ez örökletes betegség, amelyben génmutációk NIPBL. Emiatt a gyermek deformálódott a koponya és az arc csontjai, nincs elég ujja a fogantyúkon, súlyos mentális retardáció van. A szindrómában gyakran jelentkeznek látási és hallási funkciók, súlyos rendellenességek a vesékre, a szív- és érrendszerre, a májra és a reproduktív rendszerre.
A gyermekek hajlamosak görcsrohamokra, a gyerekek nem tudják irányítani saját mozgásaikat, és gyakran sérüléseket okozhatnak maguknak. A mentális zavarok típusai szerint a legegyszerűbb mentális aktivitás sérülékenyek.
Az ilyen csecsemőknek csak 20% -ában a betegség súlyos pszichomotoros megnyilvánulások nélkül halad, de még ezeknek a gyerekeknek is jellemző a csontok és a belső szervek kialakulásának patológiái.
Down-szindróma
Ez a leggyakoribb kromoszóma-patológia, amelyben van extra kromoszóma 21 párban. Más szóval, a baba kariotípusa 47 kromoszómával rendelkezik, míg egy egészséges gyermekben pontosan 46-nak kell lennie. Ezeknek a gyerekeknek sajátosan megváltozott arcuk van - laposabb, a nyak rövid, a fej hátulja lapos.Négy ilyen szindrómával született csecsemőnek szív- és érrendszeri hibái vannak, és három csecsemőnek veleszületett strabizmusa van.
Nem ok nélkül, a genetika úgy véli, hogy a Down-szindrómás baba termelésének valószínűsége nagyobb a növekvő korú nőknél. Például egy 24 éves fiatal terhes nő bázis kockázata 1: 1500, ha a várandós anya már 28-29 éves, a kockázat 1: 1000-re növekszik. a legmagasabb 1: 19.
Ez azt jelenti, hogy a 45 évesen hölgyeknek született 19 gyermek egyike csalódó diagnózissal született.
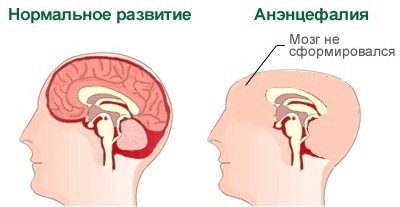
Neurális csőhibák (anencephaly)
Egy ilyen hiba „felépülhet” az anyai szervezetre gyakorolt káros vagy toxikus hatások miatt, amikor a baba megszületik. A tudomány ezeket a kifejezéseket biztosan ismeri - ez az időszak a terhesség harmadik és negyedik hetje között.
Hibák jelennek meg az agyféltekék alulfejlődése vagy teljes hiánya, néha hiányzik és a koponya csontjai. Így a babának egyszerűen nincs feje. Ez a hiba 100% -os halálos. A legtöbb csecsemő a méhben hal meg, néhányan élnek, hogy szüljenek, de nem hosszú és boldog életre szólnak.
A halál a születés utáni első órákban következik be, kevésbé gyakori, hogy a gyermek több napig „tartsa”.
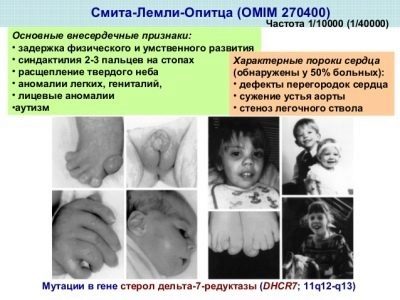
Smith-Lemli-Opitz-szindróma
Egy adott enzim veleszületett hiányának állapota a 7-dehidrokeszterin reduktáz, amely a koleszterin termeléséért felelős. Ennek eredményeként a koleszterin hiánya minden szerv és rendszer elkezd szenvedni a sejtek szintjén, mivel az anyag rendkívül szükséges az élő sejthez. A gyermek betegségének súlyosságát a hiányosság jellege határozza meg.
Enyhe eltéréssel a gyermek mérsékelt mentális problémákkal küzd, és súlyos betegséghiány esetén a betegség súlyos fizikai és mentális hiányosságokkal jár.
Ezeknek az újszülötteknek a sajátossága - csökkent agy sokan autizmusban szenvednek, csontjaik és inak deformálódnak, a belső szervekben hibák vannak, a látás és a hallás károsodhat. A DHCR7 gén hiánya fontos enzimhiányhoz vezet.
A betegség maga is ritka, de a szindrómát egy okból vették bele a szűrésbe - minden 30. felnőtt a mutált DHCR7 gén hordozója. És az egyetlen kérdés az, hogy az anya vagy apa adná-e ezt a gént gyermekének, vagy sem.
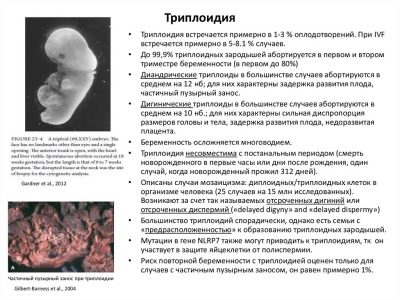
Nem moláris triplóda
A kromoszómák számának bármely párban bekövetkezett megváltozásával járó bruttó genetikai rendellenesség spontán, "az Anyatermészet akaratának megfelelően" történik. Sem az anya, sem az apa nem hibáztatják azt a tényt, hogy 23 pár helyett a gyermek 46 vagy 69. Nem lehet ilyen kariotípussal élni, így a magzat nagy része még a méhben is meghal, de a variációk lehetségesek - egy morzsa születik, de néhány óra múlva meghal, egy morzsát születik és néhány napon belül meghal.
A patológia akkor is előfordulhat, ha mindkét szülő teljesen egészséges, és nem örökletes betegségek hordozói.
Egy későbbi kísérlet arra, hogy ebbe a párba befogadja a gyermeket, nagyon sikeres lehet, a nem moláris triplodia megismétlődésének valószínűsége rendkívül alacsony.
Patau szindróma
Ennek a betegségnek a kialakulása a 13-as párban további kromoszómát eredményez, ezért azt is nevezik triszómia 13 kromoszóma. Az orvosok egyértelmű kapcsolatot mutatnak a kromoszóma rendellenesség előfordulása és az anya életkora között. A terhesek életkorának növekedésével a kockázatok növekednek.
A szindróma bruttó fejlődési rendellenességekkel fordul elő - a gyermek torzította az arccsontokat, az agy nagyon kicsi. Lehet, hogy elmaradott vagy még alulfejlett látásszervek, hallás. Gyakran létezik az úgynevezett ciklopia, amikor a gyermeknek csak egy szeme van a homlokának közepén. Lehet, hogy az arccsontok többszöri rése van.
A szindrómát a belső szervek rendellenességei, valamint a központi idegrendszer javíthatatlan rendellenességei kísérik. Sok gyermek hal meg az első hónapokban a születés után, csak néhányan sikerül élni 5-7 évesek, és mélyen idióták, tanulás vagy önellátás, és az ilyen baba iránti érdeklődés teljesen kizárt.
A kötelező szűrés bevezetése után az ilyen betegségekkel született gyermekek száma, sikerült jelentősen csökkenteni. Tehát 2000-ig a 700 kisbabának egyike a Down-szindrómával született, és az orvosok megtanulták a kockázatok megállapítását, az 1200 újszülött közül csak az egyik szenved ilyen betegségben, és a legtöbb szülő maga úgy döntött, mert az utóbbi időben megváltozott a „napos” gyermekekkel szembeni attitűdök, és egyes anyák tudatosan fenntartják a terhességet, még akkor is, ha tudják, hogy ilyen különleges bébi kell.
A prenatális diagnózis nem mutat ki patológiákat, de csak bizonyos jelek a lehetséges hibákról, más diagnosztikai módszerek képesek megállapítani az igazságot, amelyet az alábbiakban tárgyalunk.
Kockázati csoport
A fenti kórképek egyike bármely nőben teljesen előfordulhat, de vannak úgynevezett kockázati csoportok. Ezek közé tartoznak a jövő anyák, akiknél a magzat genetikai problémáinak valószínűsége magasabb, mint a többi.
Tehát ezek között vannak:
- késői heteroszexuális (35 éven felüli terhes);
- olyan terhes nők, akik korábban a magzat kromoszomális rendellenességei miatt vetélkedést szenvedtek el, valamint az örökletes betegségekkel született gyermekeket;
- lányok és nők, akiknek története több mint két vetélés volt egymás után;
- olyan terhes nők, akik a terhesség elején a tudatlanság vagy más okok miatt továbbra is olyan gyógyszereket szedtek, amelyek megtiltása a gyermek hordozása során tilos;
- terhes nők szoros vérrel kapcsolatban;
- terhes nők donor spermából;
- nők, akik nem rendelkeznek információval a gyermek apjának egészségi állapotáról, és nem érintkeznek vele;
- veszélyes körülmények között dolgozó nők, különösen, ha munkájuk sugárterheléssel jár, valamint olyan nők, akiknek férfiak ilyen körülmények között dolgoznak és sugárzásnak vannak kitéve;
- a családtörténelemben szenvedő nőknek genetikai betegséggel rendelkező rokonai, valamint azok a nők, akiknek házastársai ilyen rokonságban vannak.
Ha egy lány fiatal korban tökéletesen egészséges embertől fogta fel a kívánt gyermeket, akkor az anomáliák kockázatai alacsonyabbak, de egyáltalán nem zárhatók ki. Ezért fontos, hogy ne utasítsunk el ilyen vizsgálatot.
Annak ellenére, hogy a szűrés mindenki számára kötelező, minden eljárást csak a terhes nő beleegyezésével végeznek, ha nincs ilyen, akkor arra kényszerül, hogy megvizsgálja a jövő anyját, még akkor is, ha veszélyben van, senki sem.
időpontját,
Az első prenatális szűrés szigorúan meghatározott időszakokban történik. 11-13 hetes terhességi héten. Nyilvánvaló, hogy egy nő a tizenegyedik héten (10 teljes szülészeti héten) és a tizennegyedik héten (13 teljes héten) kaphat vizsgálatot és ultrahangot. Később nem kerül sor az első trimeszteres szűrővizsgálatra, mivel egyes jelölők és mutatók információtartalma csak a megadott időszakban magas.
A szülészeti hetek nem a hetek óta eltelt hetek, ahogyan néhány terhes nő tévesen gondolkodott. Ez az eltelt idő. az utolsó menstruáció első napjától. Így a szülészeti hetek a fogamzásgátló + kb. 2 hetes kifejezés. Ez azt jelenti, hogy a vizsgálat idején a magzat körülbelül 9-11 héttel a fogamzás után.
A terjesztést egy terhes nőt regisztráló orvos adta ki. Ha egy nő regisztrált 13 hét elteltével nem végezzük el az első szűrést, és a baba minden lehetséges észlelhetetlen patológiájáért a vállára esik.
edzés
Az az időszak, amikor az első szűrést elvégezték, nem olyan hosszú, és ezért az orvosok számára nem könnyű megvizsgálni egy apró babát. Számos dolog befolyásolhatja a felmérés eredményeit - az anya hőmérsékletétől a rossz szokásokig, mint például a dohányzás vagy az alkoholfogyasztás. Ha egy terhes nő nem kap elég alvást, nagyon ideges, toxikózisban szenved, ez befolyásolhatja a végeredményt, különösen a vérvizsgálat paramétereit.
Az első tanulmány előkészítése magában foglalja az általános jólét értékelését. Egy nőnek tájékoztatnia kell orvosát arról, hogyan érzi magát, hogy elegendő-e az alvása, hogy vannak-e fáradtság jelei, fertőző betegség vagy hideg.
Ahhoz, hogy az ultrahang eredményei pontosabbak legyenek, és az orvos jobban meg tudja vizsgálni a morzsát, a nőnek meg kell tudnia néhány órával kiüríteni a bélét és a hólyagját, mielőtt meglátogatná az ultrahangszobát. A bélgázok eltávolításához egy adagot kell bevennie. "Simetikon" vagy "Espumizan». Ha sok gáz van, a megduzzadt belek a medencei szerveket összenyomhatják, ami megnehezíti a diagnózist.
Erre az időszakra az ultrahangot leggyakrabban transzvaginálisan hajtják végre, ezért nem kell előre betölteniük a húgyhólyagot.
A legtöbb alaposan felkészül a vérvizsgálatra, mert Bármely tényező befolyásolhatja a biokémiai kutatást. Néhány nappal a szűrés előtt ajánlott a takarékos étrend a nő számára, amely teljesen kizárja a zsíros és sült ételeket, fűszereket és füstölt ételeket, túl sós és pácolt ételeket. A bélrendszeri légzéscsökkenés csökkentése érdekében a nyers zöldségfélékből, a káposzta bármely formájából, a hüvelyesekből és a zsíros tejtermékekből, a pékségből és édességekből kell tartózkodni.
Az eljárás előtt nem lehet enni. Az utolsó étkezés legkésőbb 6 órával a vizsgálat előtt.
Az, hogy a
Az első trimeszteres szűrés nemcsak a három prenatális szűrés legjelentősebb, hanem a legszigorúbb. Ezt meghatározott sorrendben kell végrehajtani. Fontos, hogy mind a laboratóriumi vizsgálatok, mind az ultrahang-diagnosztika ugyanazon a napon, kis időbeli különbséggel történjen.
A kijelölt időben (általában ma reggel, mivel üres gyomorba kell jönnie), a nő a konzultációhoz jön, és először a szülész-nőgyógyász irodájába megy. Ott egy speciális diagnosztikai űrlap kitöltésére vár, amelyben a genetikai vetítésekhez szükséges adatok kerülnek be. Minél több tények jelennek meg az űrlapon, annál pontosabb lesz az előrejelzés.
A diagnosztikailag fontos információk magukban foglalják egy nő és partnere életkorát, a terhes nő súlyát, magasságát, szülészeti történetét. Győződjön meg róla, hogy minden olyan terhességet tartalmaz, amely a jelenlegi állapot előtt volt, valamint az eredményeket. Ha vetélés történt, akkor meg kell adnia az okát, hogy miért fordultak elő, ha megbízhatóan ismert és biopsziás eredményekkel igazolják.
Ha egy nőnek kromoszómás szindrómájával, veleszületett rendellenességeivel korábban gyermekei voltak, akkor ez az információ is szerepel, mint az örökletes betegségekkel rendelkező rokonok jelenléte.
Ha egy terhes nő alkoholt vagy kábítószert használ, akkor ezt is meg kell jegyezni, mivel az ilyen rossz szokások nem csak a vér összetételét befolyásolhatják. Az összes krónikus betegség, amelyet a várandós anya diagnosztikai formában tartalmaz, a diagnosztikai formába kerül.
Ezt követően a terhes nő az ultrahangba vagy a kezelőszobába kerül. Nincs egyértelmű ajánlás arra, hogy mit kell követni, leggyakrabban az orosz női konzultáció során az ultrahang-diagnosztikával kezdődik, majd a terhes asszonyból azonnal vért vesz a biokémiai elemzéshez. Az ultrahangok nemcsak transzvaginálisan, hanem transzddominálisan is elvégezhetők, a has tetején lévő érzékelővel, ha a nőnek vékony felépítése és látványa van az elülső hasfalon keresztül, nem nehéz.
A hüvelyérzékelőt a hüvelyfalon keresztül nézzük, ez a módszer a legelőnyösebb az első trimeszterben és különösen a vetélés veszélyével fenyegetett nőknél, mert lehetővé teszi a gyermeken kívül, részletesen megvizsgálja a méhnyakcsatorna állapotát.
Vénából vett vér hagyományos módon. Minden műszer és cső eldobható, steril. Az ultrahangvizsgálat eredményeit azonnal egy nőnek adják, a laboratóriumi vérvizsgálatok eredményei több napot vagy akár heteket is várniuk kell.
A nő a vérvizsgálatok befejezése után általános következtetést von le a magzati rendellenességek kiszámított kockázataival kapcsolatban, mivel az ultrahang vizsgálat nem tekinthető külön-külön a laboratóriumi adatoknak.
Mi látható az ultrahangon?
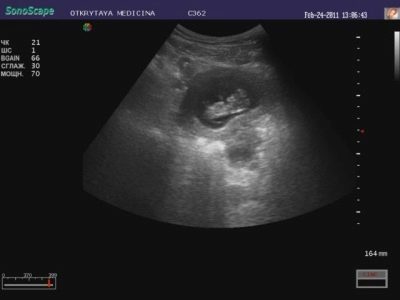
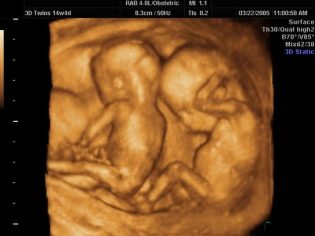
Az első szűrés során az ultrahangon egy nő láthatja a gyermekét. Sokak számára ez az első találkozás a morzsákkal. Egy olyan gyermek, aki már nem embrió, és magzatává vált, hangos és ritmikus szívverésével meg tudja várni édesanyját, hogy megmutassa neki, hogy mennyire jól megtanult mozogni, bár még nem érzi magát. Az első trimeszter végén az ultrahangon meg lehet határozni a gyümölcsök számát, életképességét és a fejlődés jellemzőit.
A magzat mérete segít a pontos dátumok navigálásában, és kiszámítja a kiszállítás várható időpontját.
Egy jó, nagy felbontású ultrahangos szkenner ezen időszakban mutatja be a magzat, a karok és a lábak, az ujjak, a pályák fej- és arcprofilját. Az orvos képes lesz megvizsgálni a placentát, a köldökzsinórt, értékelni a méh és a csövek állapotát, a magzatvízet. A genetikai kórképek számos úgynevezett markerei segítenek annak megállapításában, hogy a babának van-e valószínűsége a veleszületett kromoszóma-betegségnek.
Kedvező felülvizsgálattal és jó géppel az orvos elméletileg megtudhatja a gyermek nemét, de semmit nem garantálunk, mert a fiúk és lányok közötti nemi különbségek ebben a terhességi időszakban nem olyan erősek.
Gyermekek szexuális meghatározása nem szerepel az orvosok érdeklődésére számot tartó kérdések listájábanezért kell egy nőnek fizetnie a szolgáltatásért a fizetett szolgáltatásoknak az orvosi szervezetnek, amelyben diagnosztizálták, díjait. Az egyetlen kivétel az olyan esetek, amikor a baba genetikai jóléte a nemtől függ. Például a hemophilia csak fiúkban fordul elő.
Ha egy nő a betegség hordozója, akkor a valószínűsége annak, hogy a fiát átadja, nagy, és ezért a szexuális azonosítás diagnosztikai értékkel bír.
Az ultrahangos eredmények értelmezése
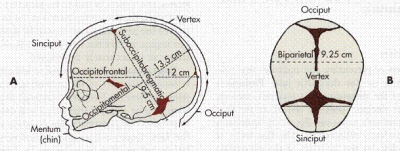
Minden, amit az orvos-diagnosztikus lát az ultrahangos szkenner monitorján, regisztrálva van a szűrővizsgálati protokollban. Ez jelzi a bébi alapinformációit. Azok a főbb dimenziók, amelyek lehetővé teszik a baba jólétének megítélését, valamint a fogamzás pontos időpontja, a coccyx parietális mérete (a legmagasabb kiterjedésű koronától a koronától a koronáig levágva), a kétkomponensű méret (az időbeli csontok közötti távolság, a fej keresztirányú mérete), a baba fejének kerülete. becsült szívfrekvencia, valamint a magzati motoros aktivitás.
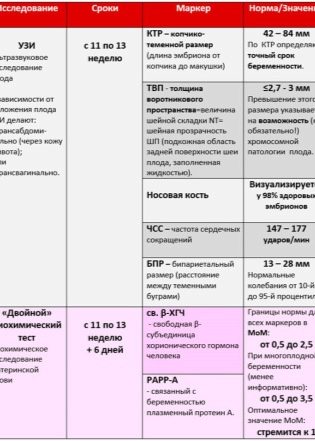
A genetikai értelemben vett bruttó fejlődési rendellenességek közvetett jelei lehetnek a legkülönlegesebb jelzők a TVP - a gallérterület vastagsága és az orrcsontok hossza. Különös figyelmet fordítanak e két paraméterre. Az első szűrésnél az arányok és a megengedett hibák a következők.
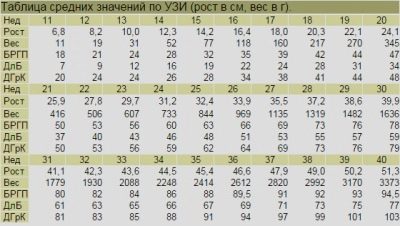
Kópiás parietális méret (KTP) - átlagolt értékek:
A KTR számértéke, mm | Megfelel a terhességi kornak (hét + nap) |
33 | 10+1 |
34-35 | 10+2 |
36 | 10+3 |
37 | 10+4 |
38 | 10+5 |
39 | 10+6 |
40-41 | Pontosan 11 hét |
42 | 11+1 |
43-44 | 11+2 |
45-46 | 11+3 |
47 | 11+4 |
48 | 11+5 |
49-51 | 11+6 |
52 | 12 héttel pontosan |
53-54 | 12+1 |
55-57 | 12+2 |
58-59 | 12+3 |
60-61 | 12+4 |
62-63 | 12+5 |
64-65 | 12+6 |
66-67 | 13 hét pontosan |
68-69 | 13+1 |
70-71 | 13+2 |
72-73 | 13+3 |
74-75 | 13+4 |
75-78 | 13+5 |
79-81 | 13+6 |
A CTE csökkenése azt jelezheti, hogy a nő kifejezést hibásan adták meg, különösen a késői ovuláció miatt. Ha az ilyen mértékű mutatók kissé elmaradnak a normától, akkor semmi sem aggasztó, csak az orvosok szorosabban figyelik a gyermek fejlődését.Azonban, ha az eltérések a szabványokkal több mint 10 napig merülnek fel a tényleges időszaktól, és az ultrahang mérésekkel mutatják, akkor a magzat szúrós növekedésének kérdése, valamint a lehetséges genetikai problémák, amelyekben a gyermek kialakulása lassú, rossz.
Kétirányú méret (BPR) - normák és lehetőségek:
A terhesség időtartama (szülészeti hetek) | BPR - az átlagos sebesség, mm | BPR - megengedett rezgések, mm |
10-11 hét | Nincs meghatározva | Nincs meghatározva |
11-12 hét | 17 | 13-21 |
12-13 hét | 21 | 18-24 |
13-14 hét | 24 | 20-28 |
Az első szűrővizsgálat során a kétirányú méretet nem minden orvos határozza meg, és nem minden esetben. A tizenegyedik héten ezt a méretet meglehetősen nehéz visszavonni. A gesztációs életkori normák e nagymértékű lemaradása gyakran jelzi a gyermek fejlődésének lassulását a gyermekre és az anyára gyakorolt kedvezőtlen tényezők miatt - a rossz szokások, a nő krónikus betegségei, a placenta elégtelensége, az anya rossz táplálkozása, valamint a gyógyszerek, mérgek és toxinok - Mindez intrauterin növekedési késleltetéshez vezethet.
Az időbeli csontok közötti keresztirányú szegmens feleslege néha azt mondja a rossz terhesség idejéről. Ez a helyzet szabálytalan ciklusban szenvedő nőknél fordul elő, nem emlékszik az utolsó menstruáció dátumára, valamint a korai ovulációval rendelkező nőkre.
Fej kerülete - normál:
Szülészeti kifejezés | A fej kerülete normális, mm | Kipufogógáz - megengedett normál rezgések, mm |
10 hét | A méréseket nem végezzük el, az adatok nem állnak rendelkezésre. | A méréseket nem végezzük el, az adatok nem állnak rendelkezésre. |
11 hét | 63 | 53-73 |
12 hét | 71 | 58-84 |
13 hét | 84 | 73-96 |
Szívfrekvencia - átlag:
Szülészet (teljes hét) | HR átlagos arány | HR - lehetséges normál tartomány |
10 hét | 170 | 161-179 |
11 hét | 165 | 153 -177 |
12 hét | 162 | 150-174 |
13 hét | 159 | 147-171 |
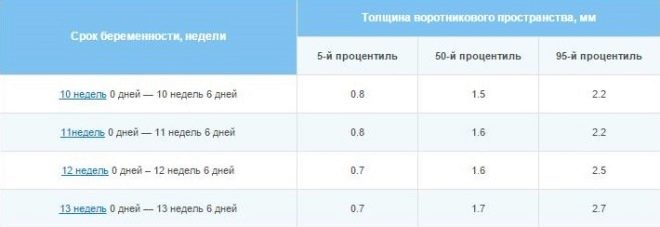
A kromoszómális rendellenességek markerei - TVP és orrcsontok:
Hete + nap | TVP-normál, mm | TVP - standard opciók, mm | Az orrcsontok hossza - normák, mm | Orrcsont hossza - opciók, mm |
10+0 -10+6 | 1,5 | 0,8 -2,2 | 1,1 | 1,6-2,7 |
11+0 – 11+6 | 1,6 | 0,8-2,4 | 2,3 | 1,8-2,9 |
12+0 – 12+6 | 1,6 | 0,8 -2,5 | 2,4 | 1,8-3,1 |
13+0 – 13+6 | 1,7 | 0,8 -2,7 | 2,7 | 1,9-3,4 |
14+0 | 1,8 | 0,8 -2,8 | 3,5 | 2,7-4,2 |
A gallérterület vastagsága a nyakrész nagysága a bőrtől az izom- és csontszövetig. Sok kromoszóma-anomáliát az ödéma jellemez, és a nyak hátsó felületének zónájában a legegyszerűbb vizsgálni. A mutató csak az első szűrés során relevánsnak tekinthető.
Amint a nő elmegy a tizenötödik szülészeti hétre (14 teljes), a nyakörv összecsukása már nincs értelme.
A jövőbeli anyák számára, akik nagyon aggódnak a TVP-vel kapcsolatban, érdekes tények említhetők nyugodtnak - nem minden TVP nagyságának többlete azt sugallja, hogy a gyermek beteg. Tehát csak a gyermekek 7% -a, akiknek a TSP-je ebben az időben meghaladta a normát (3,5-3,8 mm-en belül), Down-szindrómával diagnosztizálták. De ha a normál érték 8 mm-rel meghaladja, ha a TBP 9-10 mm volt, a kiegészítő vizsgálat során a gyermekek több mint fele beteg volt egy vagy másik kromoszómás szindrómával.
Az orrcsontokat a szűrés kezdetén (10-11 hét) egyáltalán nem lehet mérni, túl kicsi, így az orvos egyszerűen jelezheti az adott csontok meghatározása. 12 hét óta azonban a méret pontosabb megfogalmazás alá esik.
Az a tény, hogy számos genetikai betegség és szindróma jellemzi az arc egyengetését, az arc- és a koponyacsontok alakváltozását, az orrmagvak hosszának fontos diagnosztikai értéke van.
A várandós anyáknak nem kell aggódniuk és idegesnek lenniük, ha az orrcsontok valamivel kevesebb, mint a normánál, talán az anyánál, a gyermek jövendő apja is kicsi, szép orrú. Jelentős eltérés, valamint az orrcsontok teljes hiánya (aplasia) - ismét nem okozza a pánikot. Ezek az ítéletek további vizsgálatot igényelnek, lehetséges, hogy a következő ultrahang vizsgálat során, egy másik központban, egy másik, modern berendezésen, az orvos látni fogja az orr csontjait, és méretük teljes mértékben megfelel a normának.
Még ha az ultrahang eredményei sem inspirálják a jövőbeni optimizmus anyját, azokat nem szabad külön vizsgálni a vérvizsgálattól, mert összetétele is nagyon informatív.
A biokémiai elemzés dekódolása
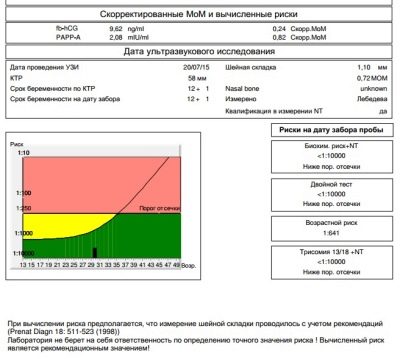
Nem szükséges, hogy egy nő belépjen a számok halomba, amit a laboratóriumi technikusok jeleznek a vérben lévő anyag mennyiségének jelzésére. Minden sokkal egyszerűbb - általánosan elfogadott szabványok vannak, amelyeket a mediánból számítanak ki, így a laboratóriumi asszisztens mindig a MoM-ben jelzi az eredményt a számokkal szemben. Ez kiegyenlíti a különböző laboratóriumok eredményeit, amelyek különböző számértékeket határoznak meg a tartalom tartalmára attól függően, hogy milyen típusú berendezések és reagensek használhatók az elemzésben.
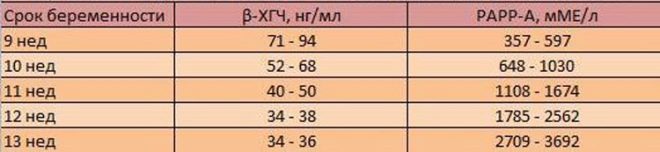
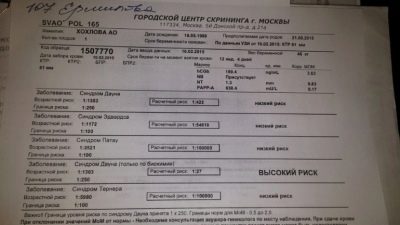
Tehát egy terhes nő vérében az első szűrés során megvizsgáljuk a terhességre jellemző két anyag koncentrációját. Ez egy hormon, amely a chorion - hCG méhében, valamint a PAPP-A plazmafehérje jelenlétében keletkezik, ami szintén jellemzi a nő „érdekes helyzetét”.
A genetikai hibákat különböző laboratóriumi képek jellemzik - néhány patológiában a hormonális háttér csökken, máshol - a plazmafehérje koncentrációja csökken vagy nő. Ezek a hCG és a PAPP-A fehérjék mennyiségének ezen ingadozása markerekként működnek.
Mint az ultrahang-diagnosztika esetében, csak az előfeltételek kerülnek meghatározásra, a diagnózis nincs beállítva.
A hCG hormon és a PAPP-A plazmafehérje jelenléte normálisnak tekinthető egy nő vérében. 0,5-2,0 MM mennyiségben. Ha a hCG a normálisnál magasabb, úgy véljük, hogy a genetikai patológia, különösen a Down-szindróma kialakulásának kockázata megnő. A hormon csökkenése azt jelezheti, hogy a gyermek valószínűleg Edwards-szindrómát alakít ki.
Ugyanakkor a megnövekedett hormonszint egy terhes nőben lehet, aki teljesen normális gyermek, vagy inkább ikrek vagy hármasok - a gyermekek száma növeli a hCG szintet.
Ha a PAPP-A tartalma nem éri el a normál értéket, akkor azt is aggasztó jelnek tekintik a beteg gyermek születésének nagy kockázatának, és azt is jelezheti az alultápláltság, a vitaminhiány, a hipoxia és egyéb problémák. A PAPP-A fehérje növekedése azonban nem jelent semmilyen patológiát, de a fehérje magas koncentrációja nem jellemző a kromoszomális rendellenességekre.
Olyan nőknél fordulhat elő, akik túlsúlyosak, terhes nők, akik egy korábbi betegség után dohányoznak, és olyan nőknél is, akiknek előfeltételei a nagy magzatnak.
A biokémiai adatokat átfogóan értelmezik - Fontos értékelni a hCG im rarp-a közötti egyensúlyt. Egy paramétert növelünk vagy csökkentünk - ez egyfajta kockázat, ha a normákat egyszerre megsértik - a kockázatok növekednek. Az ultrahangban talált patológiás markerek - a kockázatok még magasabbak.
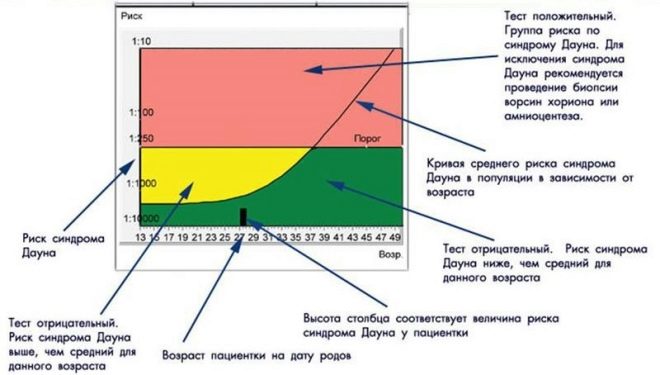
A kockázatok meghatározása
Szeretném azonnal figyelmeztetni a jövő anyjait - hogy megpróbálják önállóan értelmezni az ultrahang elemzéseit és eredményeit - egy reménytelen és ideges gyakorlatot. A lényeg azonban nem az, hogy egy speciális nevelés nélküli nőnek nehezen hasonlítható össze a tanulmány tényeivel, hanem hogy nem egy személy, aki részt vesz a kockázatok kiszámításában, hanem egy speciális szűrőprogrammal rendelkező számítógép.
Az összes adatot tartalmazza - egy nő személyiségéről és betegségéről, súlyáról és életkoráról, egyéb fontos tényekről, ultrahangadatokról és komplex laboratóriumi biokémiai kutatásokról. A teljes kép alapján létrejön „Profil”.
A számítógép „összehasonlítja” és összehasonlítja ezt a „portré” -ot egy másik profil profiljával, beleértve a veszélyeztetett nők profiljait, és egy matematikai frakciót hoz létre - ez a valószínűsége annak, hogy egy adott nő egy bizonyos hibát fog kialakítani.
A kockázatok kiszámítása speciális formában történik, egy szakértő, egy esetleges genetikus ellenőrzi, és átadja a terhességi klinikának, amely elküldte a terhes nő genetikai központjának elemzéseit és alapadatait.
A kockázatok egyéniek, két azonos korú nő esetében különféle számok jelennek meg a nyomtatványokban. Ha jelezzük, hogy a Down-szindróma kockázata magzatban 1: 950, ez azt jelenti, hogy a patológia valószínűsége alacsony. A küszöbértéket 1: 350 valószínűségnek tekintjük. Az 1: 100-as frakció nagyon magas a születési rendellenességek kockázata.
Ha a kockázatok alacsonyak
Ha olyan eredményeket kapunk, amelyek alacsony kockázatnak tekinthetők, akkor semmi sem aggódik. Az orvos azt mondja, hogy a terhesség normálisan fejlődik, a baba teljes mértékben megfelel a terhességi időszakának. Ebben az esetben a nő második szűrésamely a terhesség 16-21. hetében történik.
A vizsgálatok közötti intervallumban nem történik speciális diagnosztikai intézkedés, kivéve, hogy egy nőnek irányíthat egy általános vizeletvizsgálatot egy szülész-nőgyógyász egy másik látogatása előtt.
Ha a kockázatok magasak
A kromoszóma-patológia magas kockázata még nem diagnózis, ezért egy nőt a genetikához kell fordítani. Ez a szakértő ismét ellenőrzi a szűrőadatokat, beszél a várandós anyával, azonosítja a további kockázatokat és irányt ad az invazív diagnosztikai eljáráshoz.
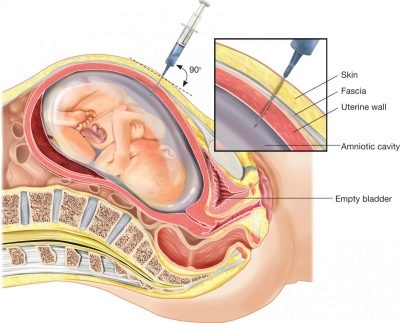
Ekkor egy kórházi villus biopsziát végeznek. Hosszú tűvel végzett folyamatos megfigyelés alatt egy ultrahang segítségével ultrahangokat alkalmazunk a chorionos csíkok részecskéinek elemzésére. A laboratóriumban, ezt követően nagy pontossággal, 99,9% -ot állapítanak meg, ha a gyermeknek ez van, vagy a genetikai szindróma, a neurális csőhibák. Egy kicsit később is elvégezhető az amniocentézis - az amnion folyadék elemzése céljából.
Minden invazív eljárás bizonyos veszélyt jelent a magzatra, sőt a modern orvostudomány, a sterilitási feltételek és a tapasztalt orvos nem garantálhatja, hogy a kutatáshoz szükséges anyagot követően nem lesz víz, a magzati membránok fertőzése, a magzat halálozása, vetélés.
Ahhoz, hogy ilyen eljárást folytassunk, a nő úgy dönt.
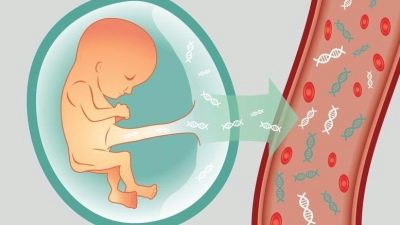
Van egy nem invazív, nagy pontosságú diagnózis is. DNS-teszt. Ennek lényege, hogy egy nő vérvizsgálatot végez, amelyben a gyermek vörösvértestjeit körülbelül 8 hetes terhességi idő alapján határozzák meg. Ezeket a gyermeksejteket elkülönítjük a teljes tömegtől, és DNS-jüket vizsgálják, minden információt a babaről titkosítanak - a rendelkezésre álló patológiák, nemek. A hátránya az, hogy ez a technika nem minden nő számára elérhető, mert a költsége több tízezer rubelre becsülhető. Ez az új kutatás nem szerepel a biztosítási gyógyszertári szolgáltatások körében.
Ha egy nem invazív DNS-teszt megerősíti a patológiát, a várandós nőnek még mindig meg kell tennie a fertőzéses tesztet, mivel csak a terhesség megszüntetésére lehet hivatkozni, miután a chorion-biopsziával vagy amniocentézissel megerősítették a csalódást.
Kutatási pontosság
A 99 vagy 100% -os prenatális szűrés pontossága nem büszkélkedhet, mint a legtöbb nem invazív diagnosztikai módszer. Az ultrahang pontossága 75-85%, a vérvizsgálat pontosabb, de kevésbé informatív. Az eredmények értelmezésében fellépő hibák nem zárhatók ki. - nem minden szakértő képes rugalmasan és gondosan elemezni a számítógépes programból kapott adatokat.
Csak a traumatikus és veszélyes invazív módszerek nagy pontossággal büszkélkedhetnek, de csak a legszélsőségesebb esetekben kell eljárniuk.
A várandós anyáknak nem kell elvárniuk, hogy az összes várandós nőre vonatkozó kérdésekre adott pontos és egyértelmű válaszokat szűrővizsgálatból nyerjék. Az eredmények nem diagnózis vagy végleges következtetés. Úgy történik, hogy a szűrés nem mutat eltéréseket, és egy beteg gyermek születik. És egy nő, aki rengeteg szürke hajat keresett a talaj idegén, míg az egész terhesség a különböző genetikusokhoz és ultrahanghoz ment, egészen normális kisgyermek.
Ha az első szűrés jó, a második rossz lehet. Ez történik, és fordítva. Ez nem jelenti azt, hogy az első trimeszterben volt egy normális baba, és a terhesség közepére valami történt vele.Az átvilágítási diagnosztikai vizsgálatok elvégzésében, mint máshol, az emberi tényező hatása nagy - az eredmények nagy része a szakképzettség szintjétől és a szakemberek felelősségteljes munkájától függ, valamint a laboratóriumi technikusok megfogalmazásának pontosságától. A banális hibák tények nem zárhatók ki.
Mindenesetre a várandós anyának meg kell tartania magát a kezében, nem kell aggódnia a statisztikai adatok és az eredmények közötti kis eltérések miatt, és teljes mértékben bízhat a kezelőorvosban.
Az esetek túlnyomó többségében a szűrővizsgálatokkal kapcsolatos aggodalmak hiábavalók, és a felesleges könnyek és a rossz hangulat károsíthatja a gyermeket.
A kérdéssel kapcsolatos további információkért lásd az alábbi videót.