Hogyan IVF? Az eljárás fő szakaszai és jellemzői
Az in vitro megtermékenyítés a meddő pároknak valódi esélyt jelent a szülőkké. Időnként ez az egyetlen kiutat, és a párnak különleges tiszteletteljes reménye van az eljárásra. Milyen az IVF, milyen fő szakaszai vannak, és mi lesz a lépés lépésről lépésre?
Mi az?
Az IVF a világ orvosi gyakorlatában több mint 40 éve létezik. Először 1978-ban született meg az Egyesült Királyságban egy kémcsőben fogott gyermek. Ez a lány most 40 éves, és maga is boldog anya. Oroszországban 2012-től széles körben használják a kiegészítő módszereket, amikor az IVF program kormányzati támogatást kapott a demográfiai mutatók javítása érdekében. Összességében több mint 4 millió IVF-en született gyermek él a bolygón. Minden évben több mint 100 ezer IVF kerül sor Oroszországban.
Az in vitro megtermékenyítés magában foglalja az anyai szervezeten kívüli fogantatást. A férfiak és nők genitális sejtjeit gondosan kiválasztják. A megtermékenyített tojásokat is kiemelt figyelmet kapják. Kizárólag a legjobb embriók kerülnek át a nő méhébe további csapásra.
Az IVF hatékonysága hazánkban átlagosan 35-45%. Az eljárás sikerességét számos tényező befolyásolja: a nő életkora, az ő és partnere egészsége, akiknek a biomateriát a női oociták megtermékenyítésére használják, az orvos által végzett IVF-protokollválasztás helyessége, valamint a női test egyéni válaszai azokra a gyógyszerekre, amelyeket meg kell tennie. Soha senki sem fogja garantálni, hogy 100% -os terhességre kerül sor, még akkor is, ha mindkét partner fiatal és viszonylag egészséges.
In vitro A termékenyítés akkor ajánlott, ha egy férfi vagy nő meddőségének más módon történő kezelése nem eredményezte a kívánt pozitív eredményt.
Azokat a nőket, akiknek nincs petefészek, áthatolhatatlan petefészek vagy egyáltalán nem, a nők és férfiak súlyos endokrin és idiopátiás (nem észlelt) meddőségű formáit küldik az IVF-nek, amely nagy kockázatot jelent a genetikai kórképek átvitelére az anya vagy az apa számára.
Az oroszországi IVF esetében kvótákat biztosítanak, majd az eljárást a kötelező egészségügyi biztosítás politikája szerint hajtják végre. A reproduktológusokért felár ellenében is kapcsolatba léphet.
típusok
Attól függően, hogy egy pár miért nem tud természetesen gyermeket elképzelni, Az orvosok különböző típusú in vitro megtermékenyítést kínálhatnak, amelyek folyamatban és szakaszban különböznek egymástól.
- Ha egy nő megőrzi a petefészek működését, a tojás érett és kielégítő minőségű, és a tervezési terhesség kora nem haladja meg a 45 évet. stimulált IVF protokoll. Hosszú és rövid lehet (a különbség a hormonális gyógyszerek szedésének napjaiban van). A stimulált IVF nagyobb hatást gyakorol a terhességek statisztikájára, mert lehetővé teszi, hogy több oocitát kapjon, és még a következő kísérletre is fagyasztva tartsa őket, ha az első meghiúsul.
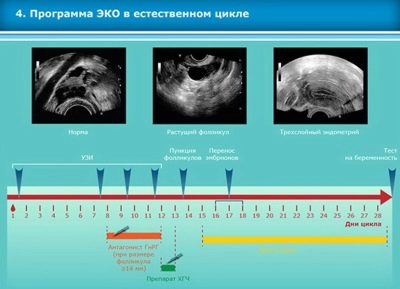
- Ha egy nő ellenjavallt a hormonok használatára, de a petefészek funkciója megmarad, az orvosok azt sugallhatják IVF a természetes ciklusban. Az ilyen műtrágyázás orvosi támogatás nélkül történik, természetesebb a női test számára, de sajnos az eljárás hatékonysága sokkal alacsonyabb, mert csak egy ilyen ciklusban lehet beszerezni, és ritkán - 2 tojást, nem többet. Ennek megfelelően a terhesség esélye többször is kevesebb lesz.
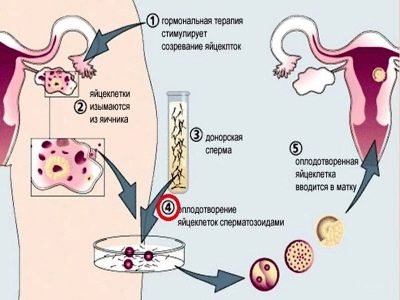
- Ha egy nő elvesztette a petefészek funkcióját, nem termel saját tojást, vagy a minősége nem alkalmas a megtermékenyítésre, elvégezhető IVF donor tojással. A donor-műtrágyázás teljes férfibetegség esetén, de donor sperma alkalmazásával történik. Ha egy nőnek nincs méhe vagy a fő reproduktív szerv betegségei és hibái nincsenek korrigálva, és nem befolyásolják a terhességet, a megtermékenyített tojásokat beültethetik egy helyettes anya, aki elvisel és régóta várt babát szül.
- IVF fagyasztott donor tojással, saját petesejtek, sperma és embriók, nevezik krioprotektusnak. Az ilyen IVF-et mind stimulálhatjuk, mind természetesen.
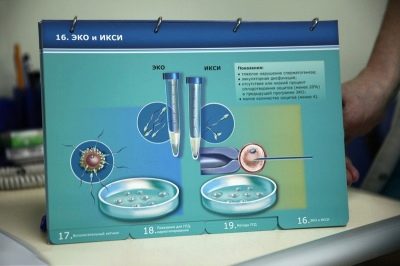
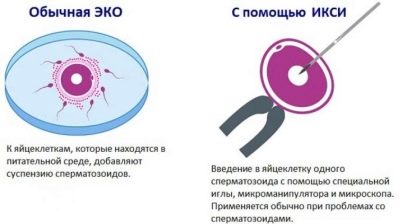
- A segédtechnológiáknak olyan ékszeri pontosságot igényelhetnek, hogy a termékenyítést csak egy tojással és egy spermiummal végezzük, míg a hím csírasejt segít a tojássejt behatolásában, és az üreges üreges tűvel a petesejtek héja alá helyezi. Az ilyen IVF-et hívják ECO + ICSI. A technika különösen nehéz esetekben ajánlott.
Előkészítő szakasz
Az in vitro megtermékenyítésre való felkészülés néhány hónappal a ciklus megkezdése előtt kezdődik, amikor a terhességi kísérletet tervezik. Először is, azoknak a férfiaknak és nőknek, akik szülőkké akarnak válni, minden tesztet el kell végezniük, és minden szükséges vizsgálatot lépésről lépésre kell végigvinniük, hogy a párnak megengedett legyen belépni az IVF protokollba.
Egy nőnek teljes körű nőgyógyászati vizsgálata, a medence szervei ultrahangja, a fertőzések és a mikroflóra hüvelyi kenetei, valamint a műszeres és sebészeti vizsgálati módszerek, mint például a kolposzkópia, a hisztéroszkópia. Követnie kell az orvos utasításait a hormonok vérvizsgálatára vonatkozóan (a különböző hormonokat különböző időpontokban határozzák meg a menstruációs ciklus napjain). Ezen túlmenően szükség lesz a HIV-státusz és a szifilisz, a vírusos hepatitis B és a C, a TORCH-fertőzések, valamint a nemi úton terjedő betegségek vizsgálatára.
Egy embernek spermogramot kell készítenie, amely megmutatja az ejakulátum állapotát, a sperma életképességét és mozgékonyságát, valamint morfológiai jellemzőit, valamint a HIV, a szifilisz, a nemi szervek fertőzéseinek és a húgycsőtől származó vérvizsgálatokat. Mindkét partner mellkasi röntgenfelvételt készít a mellkas szerveiből, és általános vizelet- és vérvizsgálatokat végez. A párok, amelyekben egy nő több mint 35 éves, vagy egy 40 év feletti férfi genetikai vizsgálatot végeznek a kompatibilitás, a kariotípus meghatározása és a genetikusok külön befogadása céljából.
Ha bármilyen gyulladásos betegség, fertőzés vagy patológia észlelhető, akkor a kezelést először végezzük, és csak akkor kerül sor a protokollba való belépés időpontjára. Ez az első, előkészítő szakasz több hónapig is eltarthat. Az IVF előkészítése során a házastársaknak ajánlott az egészséges életmód fenntartása, a dohányzás megállítása és az alkoholfogyasztás is, még kis adagokban is, vitaminok fogyasztása és a megfelelő fogyasztás.
Ne látogasson el a fürdőbe és a szaunába, hosszú ideig forró fürdőben, fárasztó és feszes fehérneműben legyen, hogy ne zavarja a medencei szervek vérellátását és termoregulációját.
Ha az IVF-et saját oocitáival és spermiumokkal tervezték, akkor ebben a szakaszban a párnak ajánlott gyógyszert szedni a tojás és a spermiumok minőségének javítása érdekében.Az orvos által felírt gyógyszerek és vitaminok rendszere általában 3 hónapig tart.
A házaspárnak gondosan el kell kerülnie a vírusos és fertőző betegségeket, mert az influenza vagy az ARVI hőmérsékletének emelkedése egy pár hónapra elhalaszthatja az IVF-et, mivel negatívan befolyásolja a férfi és női reproduktív egészség állapotát.
A képzés végén a házaspár felkérést kap, hogy írjon alá egy megállapodást és írásos hozzájárulást az IVF vezetéséhez. Meghatározza az összes árnyalatot, beleértve a jogi is, és a házaspár kötelezettséget vállal arra, hogy a jegyzőkönyv teljes hónapjában megvédi magát, de csak akadálymentesítő fogamzásgátlókkal - óvszerekkel.
Üzembe helyezési jegyzőkönyv
7-10 nappal a következő menstruáció megkezdése előtt egy nőnél egy párnak meg kell érkeznie egy találkozóra a kiválasztott orvoshoz a választott klinikán, hogy belépjen az IVF protokollba. A protokoll egyetlen ütemezési kísérlet és minden ehhez szükséges művelet. Az IVF kezelési ciklusban csak párokat vezetnek be, akik rendelkeznek az összes vizsgálati eredménnyel, és megállapodásokat írtak alá és megállapodást kötöttek az orvosi szolgáltatások nyújtására.
Egy nő ellenőrzi a kismedencei szervek ultrahangát, szükség esetén az irodai hisztéroszkópiát, hogy felmérje a méh belső állapotát. Ezt követően a nő egyéni orvosi találkozót kap. Részletes utasításokat és életszabályokat tartalmaz az elkövetkező hónapban. Minden következő kinevezéshez egy nőnek el kell jönnie a találkozók listájával.
A jegyzőkönyvbe való belépés napján az orvos meghatározza a protokoll jellemzőit, a receptben felsorolja az előírt gyógyszerek nevét, adagolását, beadási gyakoriságát és a kezelés időtartamát, valamint azt is jelzi, hogy a nőnek kell-e legközelebb egy találkozóra.
Az IVF minden szakaszát a párnak előre kell fizetnie - a színpad kezdete előtt, ha az IVF-et nem a kvóta szerint végzik, hanem a család saját költségén. Ha az orvos egyik szakaszában a fejlett szövődmények vagy kedvezőtlen prognózis miatt megszűnik a jegyzőkönyv megszüntetése, a még nem teljesített stádiumokért járó pénz jutalék nélkül kerül vissza. A már befejezett szakaszokért kifizetett pénzeszközök nem visszatéríthetők.
A petefészek stimulációja
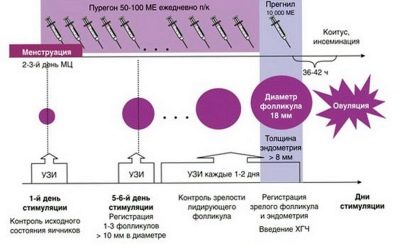
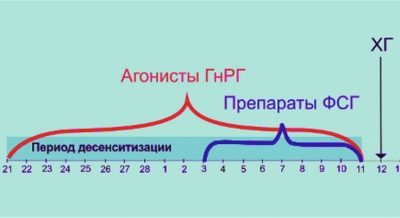
Ez a szakasz a hónap kezdete előtt vagy a befejezésük után kezdődik. Ez a protokoll időtartamának megválasztásától függ. Az oroszországi IVF-et leggyakrabban hosszú protokoll segítségével végzik. Ezzel egy nő 10-14 nappal a következő menstruáció megkezdése előtt kezdi kapni a hormonális gyógyszereket.
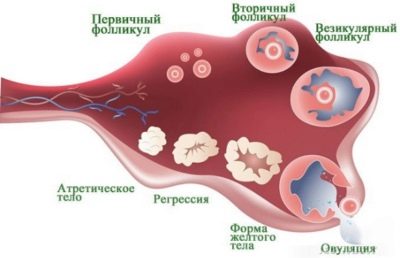
Ebben az időszakban a gyógyszerek gátolják a petefészkek működését, a „mesterséges menopauza” állapotát. Ez a fő stimuláció előkészítése. A képzés végén az orvos más hormonokat ír elő, amelyek feladata a tüszők növekedésének ösztönzése a petefészkekben. Minél több tüsző érett, annál több tojást lehet beszerezni a kezelés következő szakaszában. Sok petesejt növeli a sikeres trágyázás és beültetés valószínűségét.
Egy normális menstruációs ciklusban egy nő általában egy tojást ér, ritkán kettő. A szuperovuláció hormonokkal történő stimulálása lehetővé teszi, hogy 10-20 oocitát kapjunk.
Az ingerlés során egy nőnek többször kell érkeznie a vételhez - vér adományoz a hormonszintekre, monitorozza a növekvő tüszőket ultrahanggal. Fontos, hogy az orvosok az érett tojások összegyűjtéséhez a legoptimálisabb időt kapják. Ezenkívül fontos a petefészek-válasz a stimulációra. A kontroll lehetővé teszi az elégtelen válasz időbeni azonosítását, majd az orvos növeli a hormonok adagját vagy megváltoztatja a gyógyszert. Fontos a túlzott válasz - a petefészek hiperstimulációs szindróma - elkerülése is.
Rövid vagy ultrahangos IVF protokollal (és ritkábban alkalmazzák) a nő a hormonokat a menstruáció után, a nemi mirigyek működésének elnyomása nélkül kezdi el, és a ciklus 10-13.Ebben az esetben is kötelező a tüszők növekedésének ellenőrzése. Az ultrahangért nem kell fizetni, általában 4-5 diagnosztikai eljárást tartalmaz a stimulációs szakasz költségei. Ez az mennyiség elegendő a kiváló minőségű ultrahangos monitorozáshoz.
Amint az orvos kijelentette, hogy a tüszők érleltek, átmérőjük meghaladja a 18 mm-t, az ilyen tüszők teljes száma nem kevesebb, mint három, hCG injekciót ír elő. Ezt a hormonot a tojásgyűjtés előtt 36 órával adják be, így az oociták felgyorsulhatnak. Az éretlen oociták nem alkalmasak a megtermékenyítésre, és nem garantálhatják az egészséges és teljes értékű embrió kialakulását.
A szuperovulációs stimuláció stádiumában a nő észreveheti a jóllét romlását - szédülést, hányingert, alsó hasi fájdalmat és a deréktáji területet, enyhe duzzanatot. A jólét romlása esetén azonnal tájékoztassa a termékenységi szakemberét.
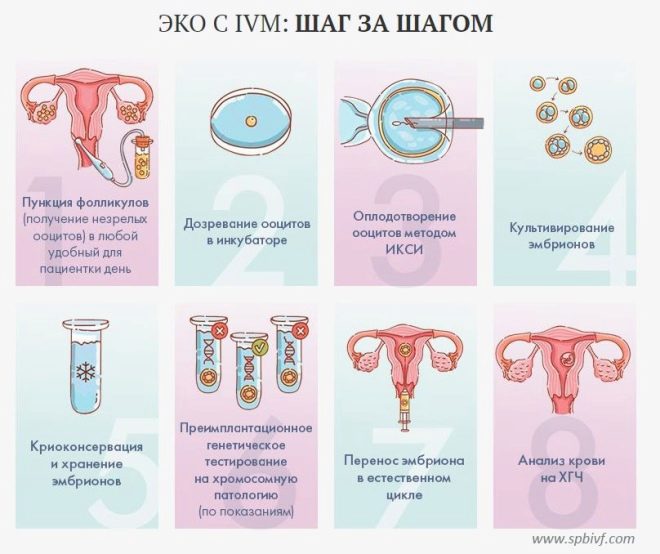
Tojás és sperma gyűjtemény
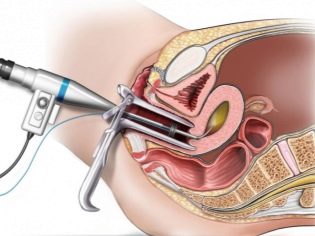
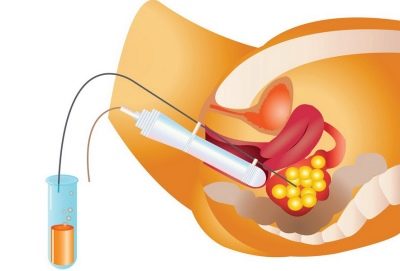
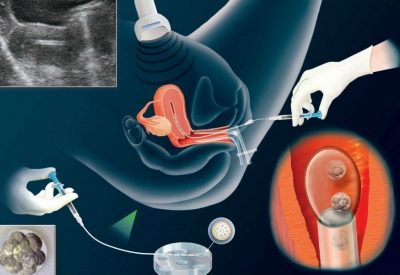
A hCG injekció beadása után 36 órával egy nőnek el kell mennie a klinikába, hogy eljusson a tojásgyűjtési eljáráshoz. Ez szúrással történik. A nő a nőgyógyászati székhelyen található, egy kanül kerül a petefészekbe a hüvely hátsó falán keresztül, amelyen keresztül az orvos kihúzza a stimulált tüszők tartalmát a tojással együtt.
Az eljárás fájdalmas, ezért anesztézia alkalmazásával történik. Általában az érzéstelenítést intravénásan alkalmazzák. A teljes beviteli folyamatot valós idejű ultrahangos érzékelő ellenőrzi. Ez lehetővé teszi, hogy az eljárást maximális pontossággal hajtsa végre.
A benne lévő oocitákkal kapott follikuláris folyadékot steril edényekbe helyezzük, és azonnal eljuttatjuk egy embriológiai laboratóriumba a kapott tojások minőségének első értékeléséhez. A manipuláció nem haladja meg az órát. Három órán keresztül az asszisztens az anesztézia elhagyása után az orvosok felügyelete alatt marad, majd komplikációk hiányában haza kerül.
10-12 órával a szúrás előtt tilos az étel elfogyasztása, nem ajánlott 8 órán át folyadékot inni. Egy szúrás előestéjén egy nőnek nem szabad szexelni. Az eljárás reggelén szükség van egy beöntésre és a belek tisztítására. A kerítés napján nem szabad sminket alkalmazni, kontaktlencséket kell viselni. A láncokat, fülbevalókat és gyűrűket otthon is hagyni kell.
Az eljárás után kisebb a fájdalom a has alsó részén és a hát alsó részén, a hüvelyből kis vérszerű kisülés, hányinger, fejfájás. Ezek a tünetek általában egy napon belül eltűnnek. A gyulladás megelőzése érdekében egy nőnek ajánlott egyetlen adag antibiotikumot bevenni.
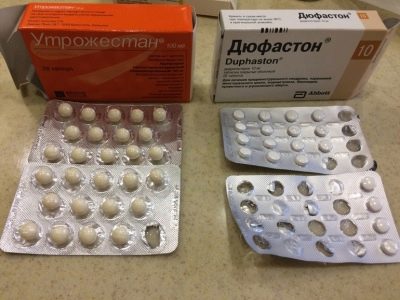
És a szúrás napjától a gyógyszereket úgy írják fel, hogy fenntartsák a korpuszfény működését, amely a kitett tüszők helyén alakul ki. Általában az "Utrozhestan" vagy a "Duphaston." Ezek a gyógyszerek segítik az endometriumnak a vastagságának növelését, lazábbá válását, hogy a sikeres beültetés esélye magasabb legyen.
Mire a szúrás véget ér, a nő partnerének friss sperma adagot kell szállítania, amelyet a későbbi megtermékenyítéshez használnak. Ezt a klinika külön irodájában maszturbálják. A szeminárium folyadékot a laboratóriumba is küldjük. A sperma adományozása után nem ajánlottak egy embernek. Normális életet vezethet.
Ha a sperma mennyisége nagyon kicsi, vagy a meddőség férfi tényezője miatt, az ejakuláció egyáltalán nem fordul elő, az orvosok sebészeti spermagyűjtést végezhetnek. Az eljárást általános érzéstelenítés alatt is végzik, 2-3 óra múlva az ember elhagyhatja a klinikát.
Egy nőnek ajánlott egy csendes mód, a jó táplálkozás és a stresszes helyzetek teljes hiánya. Ha a lyukasztás utáni hőmérséklet meghaladja a 38,0 fokot, a nemi szervek bőséges kisülése, a hasi puffadás, a súlyos fájdalom, a vizelet közbeni fájdalom, mentőt kell hívnia. De az ilyen szövődmények valószínűsége a lyukasztás után, ha azt megfelelően hajtották végre és az összes követelménynek megfelelően, minimális - legfeljebb 0,1-0,3%.
termékenyítés
Az új élet születésének titka a laboratóriumban történik. A follikuláris folyadékból egy erős mikroszkóp alatt izolálják, megszámolják, és egy tápközeggel egy speciális inkubátorba helyezik a megtermékenyítésre alkalmas oocitákat. Ott 4-5 óra, majd koncentrált spermát adnak az inkubátorokhoz. A megtermékenyítés esélyeinek növelése érdekében igyekeznek úgy számolni, hogy minden tojássejt legalább 45-50 ezer férfi csírasejtet tartalmaz.
Ha az ejakulátumban nem észlelnek ilyen egészséges és mozgó spermiumokat, az ICSI elvégezhető - a kiválasztott referencia spermiumok behelyezése a tojásmembránokba „pontosan” és célszerűen. Nyilvánvaló, hogy az ICSI jelentősen növeli az in vitro termékenyítési protokoll költségét.
Ha a protokoll fagyasztott tojást és spermát használ, mielőtt inkubátor tápközegben egyesítjük, enyhe leolvasztást és gondos mikroszkópos szűrést végeznek a sérült és nem megfelelő sejtek számára. A krioprotokolok hatékonysága - a közhiedelemmel ellentétben - nem kevesebb, mint a friss csírasejtek használata, amelyeket néhány órával ezelőtt kaptak.
A petesejtekben már ugyanazon a napon megfigyelhető a termékenyítés jelzése, amely nulla. Az első változásokat mikroszkópos szinten a petesejtek és a sperma összekapcsolása után körülbelül 16 órával észleljük. Az orvosok azonban csak egy nap alatt képesek a sikeresen megtermékenyített petesejtek számának pontos meghatározására.
24 óra elteltével az orvos válaszolhat arra a kérdésre, hogy hány embriót kapott. Ha a trágyázás egyáltalán nem történt meg, a párnak újra el kell kezdnie. Ha a jegyzőkönyvbe való belépés előtti szakaszában az ICSI lehetőségét meg kell vitatni az orvossal, akkor azt az aktuális protokollban lehet elvégezni.
Az embriók termesztése és diagnózisa
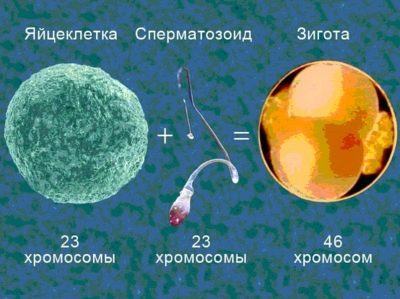
Amint megtörtént a megtermékenyítés, a tojássejt új státuszt szerez, most pedig egy zigóta. Ez az egysejtű embrió már tartalmazza az anyai és apai kromoszómákat, neme van, tartalmazza az összes genetikai információt - milyen magas lesz az ember, milyen lesz a szeme színe, haj, milyen örökölt betegségek fognak szenvedni.
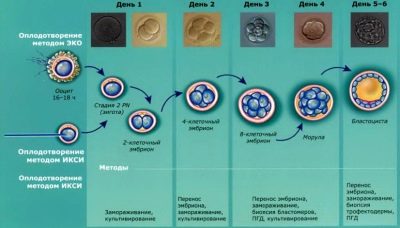
A megtermékenyítés utáni második napon, amelyet most a tenyésztési napnak neveznek, az embriológus megvizsgálja, hogyan szakad el a zigóta. Ennek a folyamatnak a sebességét és a kapott embriók minőségét értékeljük. Már ebben a szakaszban az embriók minőségének preimplantációs diagnosztikája is elvégezhető a fejlődésük esetleges eltéréseinek felderítése érdekében.
Csak azok a embriók vehetők át a jövőbeli anya méhébe, amelyeken átértékelték a minőséget. Az átruházás a létezésének második vagy ötödik napján történhet. Leggyakrabban az orvosok inkább a megtermékenyített tojások fejlődését 5-6 napra figyelik, amikor blastocisztákké válnak. Ebben a szakaszban a tojássejt a természetes fogantatás során leereszkedik a méhüregbe, és egy másik nap vagy kettő után a méhsejt beültetése következik be.
Ha a genetikusok egy párot írnak fel a magzat lehetséges patológiáira vonatkozóan, a blastocyst embriókat vizsgálják a betegség öröklésére. Ha fennáll a nemi kromoszómához kapcsolódó betegség kockázata, az embriókat fiúkra és lányokra osztják, és csak a genetikus által javasolt embriók újratelepíthetők. Más esetekben az embriók neme nem határozható meg, és az újratelepítés előtt nem lehet bejelenteni a szülőknek.
Oroszországban 2012 óta létezik egy törvény a nemi alapon történő embrió-diszkrimináció megtiltására. Lehetetlen, hogy orvosi rendelés nélkül rendeljünk egy bizonyos nemhez tartozó gyermeket hazánkban.A termesztési időszak végén az orvos kapcsolatba lép a házastársakkal, és felkéri őket, hogy jöjjenek be az embrióba.
Embrió transzfer
Az ötnapos blastocyst embriók nagyobb valószínűséggel implantálódnak, így az "öt nap" átadásakor nincs szükség nagyszámú embrió beültetésére. Ennek megfelelően a többszörös terhesség valószínűsége csökken. A „kétnapos” vagy „háromnapos” átadásnak is van előnye és hátránya.
Az átruházás napján egy nőnek előre kell jönnie a klinikához. Nem szükséges, hogy házastársa legyen vele, nincs szükség rá a jelenlétében. De ha szeretni akarja, az orvosok nem zavarják. Nem szükséges éhezni, az orvosok általában könnyű reggelit kapnak, de az ivás nem ajánlott, hogy egy nőnek ne legyen problémája a teljes hólyaggal.
Ebben a szakaszban egy párnak meg kell tennie a legfontosabb döntést - hány embriót fog átadni a méhbe. Ezeket figyelmeztetik a többes terhesség valószínűségére (a statisztikák szerint ez az IVF-es esetek 60% -ánál fordul elő, 2-3 embrió újratelepítésével).
Ha sok embrió érkezik, a házastársaknak meg kell határoznia a többi sorsát. Fagyaszthatóak és tárolhatók egy cryobankban, ha a pár többet akar, és sikertelen aktuális protokoll esetén, így a következő protokollban nem lehet hormonális stimulációt, szúrást alkalmazni, hanem egyszerűen csak az implantációs ablak alatt elvégezni.
A pár embriókat adományozhat más meddő párok számára, valamint átadhatja azokat a tudósoknak kutatásra. A házastársak határozatot hoznak olyan dokumentumok aláírásával, amelyekben az embriók sorsának minden feltételeit megegyezik és megállapodnak.
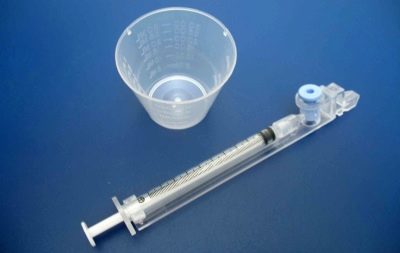
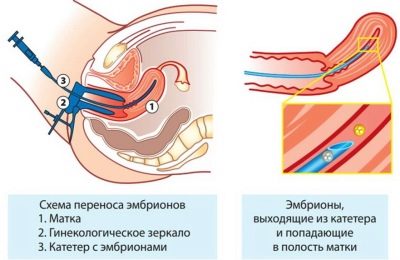
Ezután a nőt a nőgyógyászati székbe helyezik, és az orvos bevezeti a szükséges számú blastocystát a méhüregbe egy egyszeri fecskendőhöz csatlakoztatott vékony katéteren keresztül. Az eljárás meglehetősen egyszerű, fájdalommentes és nem sok időt vesz igénybe.
Körülbelül egy óra egy nőnek vízszintes helyzetben kell lennie, és meg kell próbálnia, hogy ne mozogjon. Ezt követően megengedett, hogy öltözködjön, és miután megkapta az orvos ajánlásait az újratelepítés utáni életstílus részletes leírásával, hazatérhet.
Későbbi időszak
Ez az időszak a leginkább fájdalmas a várakozás szempontjából, amelyben egy nő és szexuális partnere van. Bizonytalanság arról, hogy az implantáció történt-e vagy sem, a nők krónikus stresszt tapasztalnak. A nő megmutatja a maximális pihenést. Ezért az átruházás után beteglistát kap.
Otthon ajánlott, hogy inkább feküdjön, vagy kövesse a félig ágyneműt, jól aludjon, normális táplálkozással, vitaminokkal és minden szükséges ásványi anyaggal. Az izgalmat, az érzelmi zavarokat ki kell zárni, mivel a stresszhormonok megakadályozzák a saját nemi hormonok kialakulását és csökkentik az implantáció esélyeit. A hormonszint fenntartása az embrió transzfer napjától az „Utrogestan” vagy a „Duphaston” dózisa általában megduplázódik.
Szükséges, hogy a gyógyszereket a megadott dózisokban a kinevezések listájának megfelelően teljes mértékben vegyék figyelembe anélkül, hogy elfelejtenénk. Néha a gyógyszerek használatának szükségessége a terhesség 14-16. Hetéig tart, amíg a placenta önállóan nem kezdi meg a terhesség megőrzéséhez és fenntartásához szükséges hormonokat.
Néhány nappal az átruházás után a nő visszatérhet a szokásos életmódjához, de kizárjuk a dohányzást és az alkoholt, valamint a túlzott edzést, a nehézcsomagok szállítását a szupermarketről a hűtőszekrényre és az edzőterem látogatásával. Tilos meleg fürdőt venni. Az átültetést követő első napon lehetetlen egyáltalán mosni vagy úszni. Ezután higiéniai célból meleg zuhanyt kell venni. A szexuális kapcsolatok a férjével ebben a szakaszban szigorúan ellenjavalltak.
Ebben az időszakban a nők a nemi szervekből kevés a kisülés. Ez nem tekinthető patológiának. Továbbá, néhány csepp vér megjelenése körülbelül három-öt nappal a transzplantáció után nem tekinthető patológiás jelenségnek - ez lehet implantációs vérzés, ami arra utal, hogy az embrió beültetése az endometriumba történt. Ha nincs ilyen tünet, nincs szükség kétségbeesésre - a terhesség megkezdése után minden nőnél nem figyelhető meg az implantációs vérzés.
Ha a kisülések száma megnő, orvosának kell konzultálnia, ha görcsös fájdalom jelentkezik a has alsó részén, és ha a vérnyomás a vérben, a hőmérséklet emelkedett. Sem a nő, sem az orvos nem befolyásolhatja az implantációs folyamatot. A sikeres terhesség valószínűségét a gyógyszerek nem növelik, az orvosok hatáskörébe nem tartozik. Az ajánlások követése azonban segíthet abban, hogy egy nő megszabaduljon a bűntudat érzésétől, amit sokan egy sikertelen IVF kísérlet után tapasztalnak.
Terhességi diagnózis
A terhesség utáni vizsgálati csíkok nem alkalmazhatók az IVF után, mivel a nőnek hCG-injekciót adtunk a tojás érleléséhez, és a kórházi gonadotróp hormon nyomai maradhatnak a testben, így a hamis pozitív eredmény valószínűsége nagy. A transzplantáció utáni 14. napon meg kell vizsgálni a hCG mennyiségi tartalmát a vérplazmában. Ez az elemzés lehetővé teszi 100% -os valószínűséggel azt, hogy a terhesség megtörtént vagy nem történt meg.
Ha egyszerre több embriót implantáltak, akkor a hCG mennyisége arányosan meghaladja az átlagos arányt - 2-szer, ha egy nő ikrekkel terhes, 3-szor - ha a hármasok most a méhében élnek.
A hCG szintjének csökkenését a késői beültetés okozhatja. Egy nőt ajánlott a vér visszavétele két nap után. Mielőtt az elemzést nem javasoljuk enni, vegye be a gyógyszert, a kezelőorvos által előírtakon kívül.
A chorionos gonadotropin, amelyen a diagnózis alapul, csak a petesejt beültetése után kezdődik. Koncentrációja, az embrió megfelelő fejlődésének függvényében, 48 óránként megduplázódik. Ha az embrió megszokta és elutasította, a hCG szintje az átadás utáni 14. napra is lényegesen alacsonyabb lesz a normánál.
A transzfer után a 21. napon, vagyis egy hCG pozitív vérvizsgálat után egy héttel, a nőt ajánlott az első megerősítő ultrahang elvégzése ugyanabban a klinikán, ahol minden korábbi stádiumot elvégeztek. Az első ultrahangvizsgálat egy kicsit később ütemezhető - a hét folyamán a transzfer utáni 21-28 napon belül.
Az ultrahangvizsgálat lehetővé teszi nem csak a terhesség tényének megállapítását, hanem annak jellemzőinek meghatározását is - a gyümölcsök számát, a petesejt rögzítésének helyét, életképességét. Az átruházás után 28 nappal a várandós anya már hallja a baba vagy a kisgyermekek szívverését. Fontos, hogy kizárjuk a méhen kívüli terhességet, az elhagyott abortuszt, a vetélés kockázatát vagy az elkezdett vetélést, valamint bármely más patológiát.
A transzfer után 31 nappal egy második ultrahangvizsgálatot végeztünk, amely bemutatja, hogy az embrió dinamikusan fejlődik (vagy több embrió). Ezen a ponton a szülészeti gesztációs életkor 6-7 hét lesz, és egy nő is regisztrálható a születés előtti klinikán.
Sikeres második ultrahang vizsgálat után a protokoll kivonatát olyan kezeken adjuk meg, amelyek minden lépést, gyógyszert, dózist és funkciót mutatnak. A jövőbeni anyák laboratóriumi vizsgálatainak eredményei is szerepelnek. Ezzel a kivonattal a szülés előtti klinikai nőgyógyászhoz kell fordulni további terhességig a szállításig.
Következő lépések
A terhesség diagnózisának pozitív eredményével a további intézkedésekkel kapcsolatos kérdések gyakorlatilag nem merülnek fel.Egy nőt regisztráltak, de ismét meg kell adnia az összes tesztet, és meg kell vizsgálnia a terhes nő és egy részvevő csereprogramjának megadását. Az IVF előtt elvégzett felmérések eredményei nem működnek.
Ha a hCG vérvizsgálatának eredménye sajnos negatívnak bizonyult, ez azt jelenti, hogy a terhesség nem jött, a progeszteron-gyógyszerek törlésre kerülnek a mai naptól, nem kell őket tovább bevinni. A következő menstruáció után a nőnek ismét kapcsolatba kell lépnie a termékenységi szakemberrel, hogy megvizsgálja és azonosítsa a terhesség hiányának okait. Ők ultrahangot, hisztéroszkópiát, vér adományokat adnak hormonok és fertőzések ellen. Szükség esetén korrigálja a protokollt, változtassa meg a gyógyszereket, az adagokat.
Néha meglehetősen eredményes, ha egyszerűen megváltoztatjuk a protokoll típusát - hosszúról rövidre vagy ultrahangra, a stimuláltról természetes vagy krioprotokolra. Általában véve a második protokoll sikerességének valószínűsége mindig lényegesen magasabb, mint az elsőben. Ezen túlmenően a párnak minden esélye van arra, hogy váratlanul teherbe esjön természetesen: a női testnek adott hormonális "push" után a párok mintegy 25% -a teljesen hagyományos módon fogja felfogni a babát.
A stimulált protokoll után 3 hónapos szünet szükséges. Ez az idő szükséges ahhoz, hogy a nő teste eltörjön a hormonális terhelésből. A természetes ciklus IVF után a következő protokollt már a következő hónapban tervezheti meg. Az első protokollban előforduló terhesség kedvezőtlen befejezése után (vetélés, elmaradt abortusz, méhen kívüli terhesség) 5-6 hónapos szünet szükséges. Ezeket az időszakokat követően a nő egy új IVF protokollt tervezhet az orvoshoz.
A pihenőidő alatt minden intézkedést meg kell tenni a partnerek csírasejtjeinek minőségének javítása érdekében - vegye be a vitaminokat, jól eszik, tartsa mozgatható és aktív életmódját.
Fontos, hogy egy nő a lehető leggyorsabban megbirkózzon a negatív érzelmekkel és csalódással a sikertelen IVF után, mivel a depresszió és az érzések csak csökkenti a sikerességet a következő protokollban.
Vélemények
A leginkább érzelmileg bonyolult időszak az egész IVF protokoll alatt a nők hívják az utóbbit - az eredmény várakozási idejét. Ebben az időszakban a fő dolog nem az, hogy rohanjon a dolgok, és ne aggódj a semmiből, és éppen ez az, ami gyakran jelentős komplexitást mutat.
A nők számára a jólét szempontjából a legnehezebb az első szakasz - a petefészkek stimulálása. Az átmeneti romlás és a jólét mellett sokan panaszkodnak, hogy a nagy mennyiségű hormon adagolásával jelentősen megnőtt a súlya, és a hormonális akne problémái kezdődtek.
Ha a család nem rendelkezik elegendő pénzzel, de valóban szülőkké akar válni, türelmesnek kell lenniük, mert a törvény szerint az IVF-et az IVF alatt évente egyszer lehet elvégezni. A kísérletek számát a törvény nem szabályozza. Egy másik kérdés az, hogy a nők szerint az OMS nem minden klinikát vesz fel IVF-re, ha egy nő több mint 35 éves, ha gyenge tesztje van, vagy ha az eljárás sikeressége valószínű. Ha donor biomateriát használ, a párnak külön kell fizetnie a saját zsebéből.
Emellett a CHI-n átesett nők is hangsúlyozzák, hogy nem minden elemzést és felmérést kompenzál a társadalombiztosítási alap. Néhány, például, spermát csak díjfizetéssel végeznek. Ennek eredményeként a kapott kvóta IVF protokollja még mindig meglehetősen drága.
Az IVF főbb fázisaiban a következő videóban tájékoztatja a termékenységi szakembert.