Mi az IVF és hogyan történik? Milyen jellemzői vannak az eljárásnak és a terhességnek?
Néhány évtizeddel ezelőtt a "csőből" származó gyerekek a fikció kategóriájának tűntek. Ma már több mint 5 millió ember él a bolygón, amelynek koncepcióját és a létezés tényét az IVF lehetővé tette. Mi ez a módszer, hogyan működik, hogyan hatékony és mennyire veszélyes ez, azt mondjuk ebben a cikkben.
Mi az?
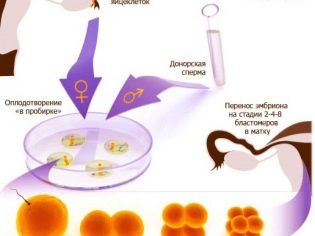
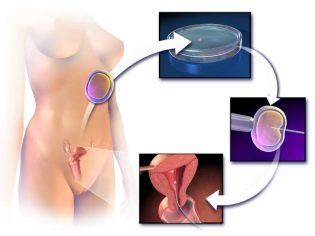
Az IVF az in vitro megtermékenyítés. Ez azt jelenti, hogy magának a termékenyítésnek a folyamata nem fordul elő a női testen belül, mint a természetes fogantatásnál, de kívülről a külső környezetben. Ezután a megtermékenyített tojásokat a nő méhébe szállítják, és gyermekét viseli, és szül.
IVF (IVF - in vitro megtermékenyítés) - az utolsó esély a súlyos vagy teljes meddőségű pároknak. Ha korábban nem volt sok választásuk - csak a gyermektelenséggel vagy a nevelőszülőkkel tudtak összeegyeztetni, most már a kritikus esetekben is készen áll a gyógyászatra, hogy segítsen kiutazni és segíteni a házastársak szüleinek.
A tojások kitermelésének módszereinek tanulmányozásához és a spermával való műtrágyázás laboratóriumában a múlt század közepén kezdődött. De jelentős sikereket értek el csak 1978-ban, amikor az első lány született az Egyesült Királyságban, amelyet kémcsőben hozták létre. Louise Brown most 40 éves, jó szakember és nagy anya - gyermekei vannak, amelyeket természetesen fogadott.
A Szovjetunióban az első sikeres IVF protokoll 1985-ben történt. Moszkvában, majd Leningrádban két gyermek született, kipróbálták egy kémcsőben, majd az anyjukhoz, egy lányhoz és egy fiúhoz rendelték őket. 2010-ben az ECO programot állami szinten elismerték, és a demográfiai fejlesztési programban elnöki rendelettel szerepel. Megkezdte a kvóták megadását, az in vitro megtermékenyítés a tanúvallomások szerint most már a kötelező orvosi biztosítás politikája szerint végezhető el.
Azóta évente több ezer IVF-protokollt tartottak Oroszországban, sok családnak boldogsága van, hogy szülőkké válnak, és saját gyermekeik rokonai a vérben és genetikában nőnek. Az IVF-et minden régióban végzik, sok magán- és nyilvános klinika nyújt ilyen szolgáltatásokat kvótákban és fizetett alapon.
Az IVF magában foglalja a nőstény tojás trágyázását a férj vagy a donor spermájával egy speciális inkubátorban tápközeggel. Mind a sejtek, mind az ebből származó embriók a "minőség" ellenőrzésen mennek keresztül, csak az embriók legjobb kategóriái a nő méhébe kerülnek. Fontos kérdés, hogy gyökerezik-e, az in vitro megtermékenyítés eljárása nem garantálja, hogy a terhesség eljön. Az eljárás sikere nemcsak az orvosoktól, hanem a várandós anya egészségétől és életkorától, valamint a banális szerencsétől is függ.
Az IVF nem csecsemő a meddőségért, hanem egy igazi esély egy boldog végére.
típusok
Számos fajta IVF reprodukciós módszer létezik. Ne keverje össze őket a megtermékenyítéssel, amikor a spermiumot egy nő méhébe injektáljuk, és a fogantatás a testén belül történik. Az IVF minden típusa termékenyítést jelent a környezetben. A házaspár gyógyászati reprodukciós egészségi állapotától függően számos módja van annak, hogy segítsenek nekik szülőkké válni.
- IVF saját tojással és férje spermájával. Ez a módszer csak a házastársak biológiai anyagainak megtermékenyítését használja.
- IVF egy donor tojássejtrel. Ezt a módszert alkalmazzák, ha egy nő nem termel saját oocitákat, a petefészkek hiányoznak vagy nem működnek.
- IVF donor spermával. Ezt a módszert ajánljuk abban az esetben, ha a meddőséget a férfi tényező okozza, és más terápiás módszerekkel nem kezelhető. Ha egy embernek nincs egyetlen spermiumja, amely életben van és alkalmas a megtermékenyítésre, egy donor biológiai anyagát fel lehet ajánlani egy nőnek.
- IVF helyettesítés. Az ilyen IVF-et mind a saját, mind a donor csírasejtjeivel lehet elvégezni, de a helyettes anya anyja hordozza a csecsemőt. Ez akkor fontos, ha egy nőnek nincs képessége a terhesség elviselésére, és a gyermeke egyedül van - nincs méh, a terhesség és a terhesség kora ellenjavallt, és így tovább.
- IVF kriomateriális anyaggal. Az ilyen protokollok natív vagy donor fagyasztott oociták, sperma vagy embriók használatát vonják maguk után. A módszert széles körben terjesztik és jóváhagyják az Egészségügyi Minisztérium, mivel számos előnnyel rendelkezik a stimulált kísérletekkel szemben, amelyek során a nőknek nagy mennyiségű hormonális gyógyszert kell bevennie.
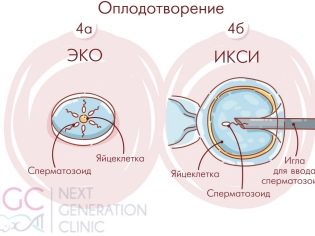
- ICSI. A mesterséges megtermékenyítés egyidejű ICSI-vel a férfiak meddőségének súlyos formáira vonatkozik, amikor az orvosnak nincs más választása, mint egy egészséges spermium (ha az ejakulátumban található) tűvel történő bevezetése a tojássejtbe.
Ezenkívül az IVF más és folyamat. Hazánkban és a világon leggyakrabban az úgynevezett stimulált protokollt alkalmazzuk. Ennek során a hormonokat használó orvosok szuperovulációt értek el - a több tüsző érése több tojást termel. Ez a módszer jobb eredményeket mutat, mint mások.
Néha a trágyázást a természetes ciklusban végzik. Ebben az esetben a petefészkek nem stimulálnak, a hormonokat nem írják elő. Minden természetesen és természetesen halad, de a módszer hatékonysága alacsonyabb, mert csak egy vagy két tojást kaphat, ami csökkenti a sikeres trágyázás esélyét és a terhesség kezdetét.
Melyik módszert választja, melyik utat kell választania a termékenységi orvosról. Ő az, aki az elemzések és felmérések alapján képes felmérni az összes lehetséges kockázatot, előrejelzést és szövődményt, és minden egyes esetben javaslatot tesz a legjobb protokollra. Az univerzális sikeres protokollok nem léteznek - minden tisztán egyedi.
Jelzések és ellenjavallatok
Az IVF fő indikációja a férfiak és a nők meddősége, és néha kölcsönös, amit más kezelési módszerekkel nem lehet megszüntetni. És IVF is elfogadható pároknak vagy egyedülálló nőknek, ha akarják, teljesen bármilyen meddőséggel. Ez szabályozza az Egészségügyi Minisztérium 2012. augusztus 30-i megbízását.
Fontos, hogy a házastársak ne rendelkezzenek olyan körülményekkel, amelyek ellenjavallt az IVF felírására. Mint minden high-tech beavatkozás, az in vitro megtermékenyítésnek saját árnyalatai vannak. Az ellenjavallatok listáját az Egészségügyi Minisztérium rendelete is előírja.
Az IVF-et elutasítják, ha:
- egy nőnek olyan mentális betegsége van, amely megakadályozza a gyermekvállalást és a szülést;
- súlyos krónikus betegségekben, amelyekben a terhesség és a szülés a halálos veszélyt jelentheti egy nő számára;
- a méh veleszületett rendellenességei, sérülések, változások, a méh hiánya (esetleg csak IVF, majd helyettesítő anyaság);
- petefészek tumorok, kezelésre szoruló méh;
- akut gyulladásos folyamatok bármely szervben vagy rendszerben;
- onkológiai betegségek.
Az IVF semmilyen esetben nem ellenjavallt egy férfinak, mert még súlyos férfi meddőségben is van a gyógyászatban, hogy a mikroszkóp alatt legalább néhány egészséges spermiumot szerezzenek meg.
A kontraindikációk felderítése után a párnak ideiglenes vagy állandó tilalmát tiltják az IVF-re. Méh-myoma esetén először ajánlott kezelést végezni, beleértve az operatív kezelést, és policisztás petefészek esetében a tilalom ideiglenes is lesz.
A végleges és visszavonhatatlan tilalom csak a méh anatómiai rendellenességei esetén alkalmazható.
Szakaszok - kezdetektől a végéig
Az IVF-szel történő terhességi tervezés meglehetősen hosszadalmas folyamat, amely nagy figyelmet igényel a párnak és az orvosnak a részletekre. Itt nincsenek apró apróságok. Az IVF előkészítését el kell kezdeni, mivel az eljárás eredménye gyakran attól függ. Az alábbiakban bemutatjuk, hogy az IVF minden egyes szakasza részletesebben megy végbe.
edzés
Annak érdekében, hogy a házaspár felvehesse az IVF-et, nem elég, ha nem ellenjavallt, 3-4 hónappal a meddőség tervezett kezelése előtt meg kell kezdeni a szükséges dokumentumok és bizonyítványok gyűjtését.
Egy nő nőgyógyászati vizsgálatot végez, sikertelenül - ultrahangot végez a medence szerveiben, a kolposzkópiában és a hisztéroszkópiában. A mikroflóra és a fertőzés genitális traktusából kenetet tesztel. A menstruációs ciklus különböző napjain (a menstruáció kezdetét követő 5. naptól) nagy mennyiségű hormonális tesztet kell készíteni - fontos, hogy az orvos tudja, hogy milyen hormonok és mennyit termelnek a beteg testében. A prolaktin, a tesztoszteron, az ösztrogén, az ösztradiol, az FSH és az LH szintek és más anyagok szintjeit tanulmányozzák, anélkül, hogy normális aránya lenne a terhesség kezdete és annak lefolyása lehetetlenné válhat.
Egy asszony ad egy nagy listát a vérvizsgálatokról - a HIV és a szifilisz, a csoport és az Rh faktor, a véralvadás, az általános és a biokémiai elemzés, az ún. A szexuális úton terjedő fertőzések elleni antitestek immunológiai vérvizsgálatát kell végezni.
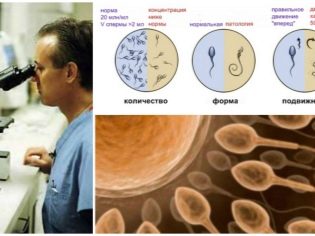
Egy ember esetében, ha azt tervezik, hogy a spermiumát megtermékenyítésre használják, előzetesen meg kell készítenie a spermogramot, majd ismét a protokollba való belépés előtt. Ez az elemzés lehetővé teszi számunkra az ejakulátum kvantitatív és kvalitatív mutatóinak meghatározását, a csírasejtek szerkezetének és életképességének értékelését. Emellett a férfi mellkasi röntgen, HIV és szifilisz, vér hepatitis B és C vizsgálatát végzi, valamint a húgycsövet a mikroflórán és a nemi szervek fertőzésein is kíméli.
A partnerek együtt végzik a szükséges általános elemzéseket, amelyek listáját az Egészségügyi Minisztérium rendelete szabályozza és szabályozza. Ha a feleség 35 évesnél idősebb, és a férfi több mint 40 éves, genetikai konzultációra van szükség, valamint a partnerek kariotípusára és genetikai kompatibilitására vonatkozó tesztek.
Emlékeztetni kell arra, hogy minden tanúsítványnak saját érvényességi ideje van. A vizsgálat befejezése után a nő terapeuta következtetést kap az IVF-eljárásba való felvételről. Ez a tanúsítvány egy évig érvényes.
Ha a vizsgálat során problémákat, betegségeket, fertőzést azonosítanak, akkor a párot először kezelni kell.
Körülbelül három hónappal a tervezett IVF előtt egy férfi és egy nőnek meg kell kezdenie a csírasejtek minőségét javító gyógyszereket. A rendszer vitaminokat és étrend-kiegészítőket tartalmaz. És a párnak is egészséges életmódot kell vezetnie, megszüntetnie a nikotin és az alkohol káros hatásait, ne látogassa meg a fürdőt, a szaunát, ne viseljen szűk ruhákat, amelyek zavarják a nemi szervek normál vérellátását.
Amint az előkészítő szakasz befejeződött, és a házastársaknak megengedett, hogy csatlakozzanak az ECO-jegyzőkönyvhöz, alá kell írniuk a megállapodást, és meg kell egyezniük az eljárással.Felhívjuk figyelmét, hogy a standard szerződésben mindig meg kell állapítani, hogy az egyes szakaszok kifizetését előzetesen kell elvégezni, ha az IVF-et terhelik. Az eljáráshoz való hozzájárulás a védelem nélküli szex betiltását is előírja az egész protokollban. Csak a fogamzásgátláshoz használjon óvszert.
A protokoll kezdete
A protokoll a következő menstruáció megkezdése előtt 10-12 nappal lép be. Ezekben az időpontokban a házaspárnak el kell jönnie a reprodukciós orvoshoz, és be kell nyújtania az összes dokumentumot és elemzést, valamint a szerződést és az írásbeli hozzájárulást az eljáráshoz. Egy nő ellenőrzési ultrahang vizsgálatot kap, és egyéni listát kap a találkozókról. Ő vele együtt, hogy minden pillanatban be kell jönnie minden fogadásba.
A jegyzőkönyv típusa és az első találkozók az első napon kerülnek a listára. Ha a protokoll hosszú, akkor a hormonális stimuláció már néhány héttel a menstruáció előtt indítható. Ha a protokoll rövid, akkor a kezelés, a gyógyszerek, az adagolás a következő menstruáció végét követő időszakra lesz tervezve.
A protokollhoz való csatlakozáskor a házaspár elmagyarázza, hogy az orvosi kezelés bármely szakaszban megszakítható orvosi okokból, és csak a sikertelen stádiumért fizetett pénzeszközök kerülnek visszajuttatásra a párnak, a fennmaradó pénz a már elvégzett eljárásokért nem kerül visszajuttatásra.
Az OMS-politika szerinti IVF-ben a párokat az elemzések listájával magyarázzák, amelyeket díjért kell elvégezniük, mivel nem mindegyiküket „fedezi” az OMS eszközök.
A petefészek stimulációja
Az orosz orvosi gyakorlatban leggyakrabban használt hosszú protokollal a következő menstruáció előtt kezdik stimulálni a petefészkeket. Ebben az időszakban a hormonális gyógyszerek gátolják a petefészek működését. Szóval a nemi mirigyek a fő stimulációra való előkészítése. Ezután gyógyszereket írnak fel, amelyek elősegítik a nagyobb számú tüsző növekedését. Minél több tojást lehet beszerezni, annál nagyobb a terhesség valószínűsége.
Serkentés nélkül egy nő egy érett tojást termel, nagyon ritkán kettőt. Egy nőben drogokkal stimulálva egyszerre 15–20 oocit érhet el. A petefészkek serkentése érdekében a leggyakrabban ilyen gyógyszereket írnak elő "Puregon", "Orgalutran", "Menopur", "Meriofert", "Decapeptil" és mások. Ezeknek a gyógyszereknek a használata otthon is megengedett. Intramuszkulárisan vagy szubkután (a hasüregben), sok nő az orvos ajánlásait követi.
Az ingerlés során egy nő orvoshoz megy, vérvizsgálatot végez a hormon szintjére, és a petefészek ultrahangát is többször megvizsgálja, hogy felmérje a nemi mirigyek reakcióját a stimulációra. Ha túl nagy, csökkentse az adagot, ha a válasz nem megfelelő, növelje. Amint a tüszők érlelődő tojásai 16-20 mm-re emelkednek, egyetlen hCG injekciót készítenek. Ez lehetővé teszi a tojás érését. Az injekció után a tojásokat 34-36 óra elteltével lehet betakarítani.
Az ingerlés során fejfájás, testsúlygyarapodás, hányinger, zsíros fájdalom lehet az alsó hasban és a hát alsó részén.
Ebben a szakaszban fontos, hogy megakadályozzák a PIR - petefészek-kimerülési szindrómát, amely a nemi mirigyek hiperstimulációjának következménye.
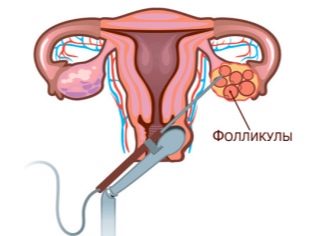
Tojásgyűjtés, szúrás
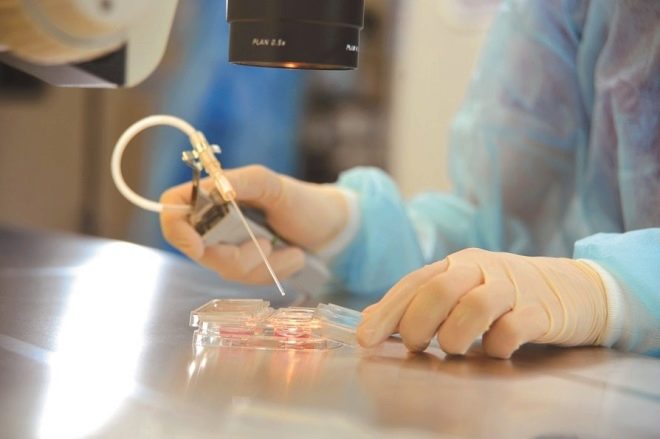
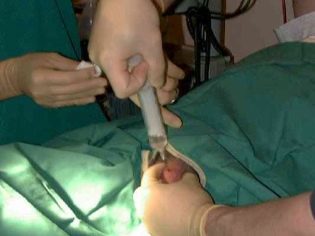
Az érett oocitákat szúrási módszerrel gyűjtöttük össze. A hosszú tűt a tüszőkbe transzvaginálisan helyezik be, ahonnan a tüszőfolyadékot a benne lévő tojásokkal szivattyúzzák ki. A manipuláció pontosságát egy ultrahang-átalakító vezérli. Az eljárást általános érzéstelenítéssel végezzük. Az érzéstelenítőt az érzéstelenítő intravénásan adagolja.
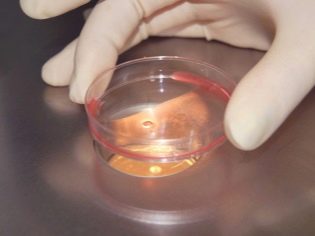
A follikulusok tartalmát azonnal áthelyezzük speciális konténerekbe és elküldjük az embriológiai laboratóriumba. Ott a tojásokat felszabadítják a follikuláris folyadékból, és tápközeggel Petri-csészékbe helyezzük.
A szúrás legfeljebb 15 percig tart. Az eljárás után a nő a klinikán orvosi felügyelet mellett marad 2,5-3 óra. Ha nincsenek bonyolultságok, haza mehet. 12 órával a szúrás előtt tilos az étel elfogyasztása, 6-8 órán keresztül nem ajánlott vízzel és más folyadékokkal, a manipuláció előestéjén nem ajánlott.
Az eljárás, amely egy kis műtőben történik, nem lehet smink, kontaktlencsék, ékszerek és ékszerek.
Ugyanezen a napon a szúrás után a stimulált protokollban progeszteron készítményeket írnak elő. Szükség van ahhoz, hogy megtartsák a corpus luteum funkcióját, amely a lyukasztott tüszők helyén alakul ki. Ha az IVF-et donortojásokkal vagy saját, de előfagyasztott tojással kívánják végrehajtani, a progeszteron készítményeket a menstruációs ciklus 14-15 napján kell bevenni.
Ez a támogatás segíti a méh endometriumának laza állapotát, amelyben a későbbi beültetés könnyebb lesz. Szúrás után rövid, nem bőséges vérzés lehetséges, valamint a fájdalom a hátsó és az alsó has jobbra és balra húzása. Általában egy nap alatt haladnak.
Spermiumtermelés
Amikor a petesejteket kapjuk, a sperma az embriológiai laboratóriumba kerül. Az ember friss részének ugyanazon a napon kell mennie. Általában a sperma maszturbációval készül A férfiak meddőségének bizonyos formáiban a független ejakuláció nem lehetséges, vagy az ejakulátum nem tartalmaz élő spermiumokat. Ebben az esetben a csírasejt-gyűjtést is általános érzéstelenítéssel végezzük. Az egyéni indikációktól függően a herékbiopsziát vagy az epididimisz aspirációját végzik.
Ha vannak jelzések a spermiumok sebészeti begyűjtésére, az eljárás ugyanazon a napon történik, amikor a feleséget a petefészkek szúrják. Az eredményül kapott spermiumot a laboratóriumba szállítják, felszabadítják a magvízből, majd a legegészségesebb és mobilabbak a csírasejtek teljes számából.
Trágyázás és embriótermesztés
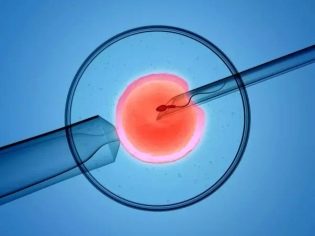
A megtermékenyítés folyamatát embriológusok végzik. A kiválasztott legjobb petesejteket először tápoldatban tartják 4-5 órán át, majd folytathatják a termékenyítést. Ezt a felelős folyamatot két fő módon lehet elvégezni. Az első esetben koncentrált spermiumot adunk a petri-csészébe oocitákkal, amelyek már elmentek az előzetes tisztításon és az elsődleges kiválasztáson. A második esetben a spermiumok (ICSI) intracytoplazmatikus injekciójának módszerét alkalmazzuk.
Ha fagyasztott tojást vagy spermát kell használni, akkor előzetesen felolvasztják őket, és megvizsgálják azok integritását és életképességét. A krioprotokolok nem hatékonyabbak a natív (friss) csírasejtekkel való termékenyítés szempontjából.
A csészében lévő IVF-sel körülbelül 100 ezer spermatozoidnak kell esnie minden tojássejtre. Az ICSI segítségével az egyetlen spermiumot "manuálisan" injektáljuk. Meg lehet érteni, hogy a trágyázás 2-4 órán belül történt. 16 óra elteltével a változások a sejtek szintjén válnak nyilvánvalóvá, és erős mikroszkópokkal már kimutathatóak. A végső következtetés arról, hogy a petesejteket megtermékenyítik-e, egy nap alatt készül.
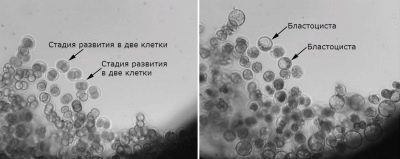
Ezeket számítják és elsődleges értékelésnek vetik alá. Ha a tojás nem kerül megtermékenyítésre a csészében, akkor ajánlott az ICSI, azonban ez jelentősen növeli a protokoll költségét. A megtermékenyített tojást zigótának nevezik. Az első napon csak 1 cella van, a második - már négy, a harmadik - 8, a negyedik - 16-20, és az ötödik - 40-200 sejt.
A termesztés második napján az embriók életképességének első értékelését végzik. Már a zigóta szakaszában az orvosok felismerhetik az örökletes betegségeket, hibákat. Az átadás előtt csak jó minőségű embriók lesznek engedélyezve.
Az 5-6. Napon az embrió blastocystává válik. Úgy gondolják, hogy ebben a szakaszban az embriók jobban gyökereznek. Az átutalási időpontra vonatkozó végső kérdést azonban egyedi alapon határozzák meg. Az ültetés bármely nap a 2 napos termesztéstől 6 napig végezhető.
Az implantáció előtti diagnózis stádiumában az embriológusok, ha van genetikai recept, meghatározzák az embriók nemét. Ez csak akkor történik, ha a házastársak olyan betegségek hordozói, amelyek genetikailag kapcsolódnak a nemi kromoszómához, például a hemofíliához. Ebben az esetben csak bizonyos nemi embriókat ültetnek, amelyek nem szenvednek súlyos betegséget. A többi pár nem határozza meg az embriók nemét, és nem teszi közzé azt, ezt törvény tiltja.
Amint a diagnózis befejeződött, a házastársak felkérést kapnak az átadásra.
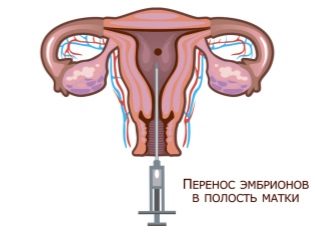
Embrionális transzfer, újratelepítés
Az öt napig tenyésztett embrióknak nagyobb esélyük van a sikeres beültetésre, az újratelepítéskor nincs szükség nagyszámú átadott embrióra. Ha egy kétnapos vagy háromnapos kutyát átültetnek, nagyobb a kockázata annak, hogy az embriók nem gyökereznek, ezért 2-3 embriót injektálnak a nő méhébe.
A házastársak bemutatják az eredményül kapott blastocysták képeit, részletes embriológiai leírást adva, és választási lehetőséget kínálnak - hány embriót fognak ültetni. Ha háromnál többet sikerült elérniük, az orvosok az embriók transzmissziója után fennmaradó embriók megőrzését ajánlhatják.
A fagyasztott embriókat, amelyek a cryobankban tárolódnak, később újra felhasználhatják a pár, például, ha több gyereket akarnak, vagy újrakezdeni, ha az első meghiúsul.
Jogi szempontból a házastársaknak nemcsak az embriók tárolására (pénzért) van lehetőségük, hanem adományozónak is lenniük azoknak a pároknak, akik gyermekeket akarnak tartani, valamint hogy átadják a tudomány szükségleteit tanulmányozásra és kísérletezésre. A határozat nem fellebbezhető és aláírva.
Amikor az összes alakiság megtörtént, a nő egy kis műtőbe kerül. A nőgyógyászati székre az orvos beszúrja a szükséges számú embriót a katéteren keresztül a méhüregbe. Az eljárás fájdalommentes és gyors. Ezt követően egy óráig a nő csendes, rögzített helyzetben marad mozgás nélkül. Akkor ajánlásokat kapnak a következő szakaszra, és hazatérhetnek.
Implantációs időszak
Az embrió átadása után a nő és a házastársa a legnehezebb időszakot vár - vár. Az újratelepítést követő első napokban a nő a kórházban van. Azt tanácsoljuk, hogy többet feküdjön le, pihenjen, jól aludjon, enni és aggódjon. Szigorúan tilos a forró fürdő használata, az úszás és a súlyemelés az implantációra várva.
A nőnek meg kell felelnie az orvos minden ajánlásának, a hormonális gyógyszereket a szükséges dózisokban kell bevennie a terhesség alátámasztására, ha ez történik. A szex ellenjavallt, az is lehetetlen maszturbálni és orgasmot tapasztalni más módon, mivel a nőstény orgazmussal járó méh izmok feszültsége megakadályozhatja a petesejt beültetését az endometrium funkcionális rétegébe.
Nem szükséges várni a terhesség speciális tüneteit és jeleit, mivel az IVF után történő beültetés gyakran sokkal később jelentkezik, mint a természetes fogamzás. Átlagosan meglehetősen normálisnak tekinthető, ha az embrió átültetése a méhüregbe 3-8 napon belül történik.
Az implantációs vérzés, amely a petefészek rögzítésének pillanatában néhány csepp véres vagy serikus kisülésnek nyilvánul meg, egyáltalán nem, és nem minden esetben nehéz az implantálható vérzést észlelni az újratelepítés után.
Közvetlenül az első tünetek közé tartozik a transzplantáció utáni egy vagy több hét láza. Esténként vagy délután emelkedik, és először egy nőnek tűnik, hogy hideg és beteg.
Ugyanakkor csak a terhesség időben történő diagnosztizálása megbízható megerősítést nyújthat a sikeres IVF protokollról.
Megtörtént a terhesség?
Az „érdekes helyzet” diagnosztizálása az IVF után saját jellemzői. Tehát a tesztcsíkok, amelyeket a nők általában annyira szeretnek, ebben az esetben nem alkalmasak, mivel a beteg hosszú távú hormonális kezelést kapott, HCG-t kapott, ezért a vizsgálat hamis pozitív eredményt mutathat.
A hCG vérvizsgálata a legmegbízhatóbb és legmegbízhatóbb módja annak, hogy megtudja, hogy az in vitro termékenyítési protokoll sikeres-e. Ajánlatos az embrió oltása után 14 nappal kezdeni. Ha az implantáció sikeres, a nő vérében fokozódik a hormon koncentrációja. Ha nem került be egy baba, egyszerre kettő vagy három, akkor a hormon szintje nőtt a gyümölcsök számához viszonyítva.
Ha a hormon kimutatható, de annak szintje túl kicsi, a nőt több nap múlva kell kérni, és adományozni kell. Ez segít megérteni, hogy a terhesség fejlődik-e, vagy hogy a legkorábbi időpontban ectopiás, kimaradt abortusz, vetélés történt.
Az embrió oltása utáni 21. napon az első ultrahangot általában elvégzik. Ez segít megerősíteni a laboratóriumi vizsgálatok adatait. Egy további 10 nap elteltével egy második ultrahangot végzünk, amely lehetővé teszi a magzat életképességének megállapítását. Az IVF utáni terhességi időszakot úgy tekintik, mint a normál terhességben, azaz az első ultrahang idején (21 nappal az átadás után) a nő már öt hetes terhes.
A második ultrahang teljesen befejezi a sikeres IVF protokollt. Egy nő kivonatot kap az elvégzett kezelésről, és a lakóhelyen az elhunyt klinikára küldjük, hogy eljuthassanak az adagolási számlára.
IVF ismétlés
Ha szükség van egy ismétlődő IVF-re, a párnak újra meg kell gyűjtenie az összes vizsgálatot és tesztelnie kell. Kvótánként évente legfeljebb egyszer végezhet IVF-et. A saját pénzükért a párok gyakrabban ismételhetik meg a protokollokat. Az újrafeldolgozásra való felkészüléskor, ha nem fél év telt el, néhány, a korábban összegyűjtött vizsgálat továbbra is releváns.
A hormonstimuláció után egy ciklus után ismételten ajánlott IVF-t csak az első után 3 hónappal kell elvégezni. Ez az idő szükséges ahhoz, hogy alapos vizsgálatot végezzünk, és azonosítsuk a sikertelen IVF okát az előző protokollban. Ha egy nőt megtermékenyítettek a hormonok előzetes és későbbi stimulálása nélkül, a következő hónapban egy második kísérlet is megtörténhet.
Ha a terhesség bekövetkezett, de nem sikerült (vetélés, abortusz, méhen kívüli terhesség), a megfelelő kezelés és vizsgálat után ajánlott 5-6 hónapot várni egy új protokoll tervezése előtt.
Adományozó IVF
A donor biológiai anyagokkal végzett in vitro megtermékenyítésnek saját jellemzői vannak. Ha donormintát kíván használni, nagyon nehéz önmagát választani. Egy asszonynak teljesen egészségesnek kell lennie, gyermekeit természetesen születettnek és születettnek kell lennie, a donornak és a fogadónak meg kell egyeznie egymással a vércsoport és Rh tényező alapján, és bizonyos külső hasonlóságuk is van, mert az egy nő által végzett gyermek úgy néz ki, mintha másrészt a biológiai anyja. A donor nem lehet olyan ember vérrokonja, akinek spermáját az IVF-eljárásban tervezik használni.
A donor átadja az összes szükséges tesztet, és belép a donor programba. Egyéni adományozó, családja fizeti a szolgáltatásait.
Ha egy nőnek adományozó tojást ajánlunk egy cryobankból, a donor névtelen, a család csak általános információkat kaphat róla - kor, foglalkozás, szemszín, haj, testméret, súly, magasság. A cryobankban lévő összes donor tojást gondosan megvizsgáltuk, és csak a legjobbakat választottuk ki.
A donor sperma is szigorú ellenőrzés alatt áll, hat hónappal az átadása után karanténban van, amíg megkapják a vizsgálatokat, amelyek megerősítik, hogy a donor nem rendelkezik genitális fertőzésekkel, HIV-vel és más betegségekkel. Spermium donorok - reproduktív korú férfiak, teljesen egészséges és normális spermogrammal. A jövőbeli szülők csak általános tájékoztatást kapnak a donorról - magasság, súly, bőrszín és szem, faj, kor, foglalkozás.
A donor-biomateriális protokollok sokkal többet fizettek a családnak.
Hatékonyság és eredmények
A drága és meglehetősen bonyolult IVF technika sajnos nem rendelkezik nagy hatékonysággal. Az oroszországi statisztikák szerint a protokollok csak körülbelül 35-45% -a sikerrel zárul. Végezze el a terhességet, és sikeresen szülhessen csak 80% -a nőknek, akiknek protokollja sikeres volt. Az a tény, hogy nincsenek garanciák a terhességre vonatkozóan, az orvosi szolgáltatások nyújtásáról szóló szerződésben szerepel, és a betegeket erről tájékoztatják az IVF előkészítő szakaszában.
Az Egészségügyi Minisztérium szerint a nők több mint harmada az első kísérlet során teherbe esett. Az ismételt protokollokkal azonban a régóta várt terhesség valószínűsége jelentősen megnő. Körülbelül 10% a második protokoll esetében, és ugyanolyan összeg a harmadik kísérletben.
A 4. jegyzőkönyvtől kezdve a hatékonyság csökken, a terhesség előrejelzett valószínűsége csökken, de ez nem akadályozza meg, hogy néhány nő 6 vagy 7 vagy több kísérletet végezzen, amelyek közül az egyik szükségszerűen sikeres.
Két vagy több embrió újratelepítésének 60% -ában többszörös terhesség lép fel. Az IVF használatával fogadott fiúk és lányok száma közel azonos, de az ICSI után a lányok nagyobb valószínűséggel születnek, bár a különbség kicsi - a lányok 51% -a, a fiúk 49% -a.
Azok a párok, akiknek először sikerült teherbe esniük, gyakran úgy döntenek, hogy néhány év múlva újra IVF-be kerülnek. A protokoll első sikere azonban nem garantálja ugyanolyan hatékonyságot a második kísérlet során.
Nem annyira ritkán, hogy az első sikertelen IVF protokoll után egy nő meglepő módon mindenki számára terhes lesz teljesen természetes módon. Ez a sikertelen protokollok 25% -ában történik. A hormonterápia intenzívebb folyamatokat indít el a szervezetben, a női reproduktív rendszert újjáépítik, és teljes kapacitással kezdenek dolgozni, ezért egyes esetekben a terhesség megismétlődése in vitro in vitro megtermékenyítés nélkül teljesen lehetséges.
Minél fiatalabb a nő, annál valószínűbb a terhesség kialakulása az IVF protokollban. Az optimális életkor, amikor a terhesség esélye becsülhető meglehetősen magas, 30 éves. Magas esélyek és nők 35 évig. 35 után a terhesség valószínűsége az első protokollban 30% -ra csökken, és 40-nél nem haladja meg a 20% -ot. 43 év után az esély nem több, mint 6-8%. Azonban a történetek ismert tény, amikor a nők már 50 éves korukban teherbe eshetnek az IVF-en keresztül.
Minél jobb a nő egészségi állapota, annál nagyobb a valószínűsége az IVF protokollban. Korábban végzett abortuszok, endometriózis, fibroidok, méh-hegek a tapasztalt műtétek következtében csökkentik a sikeres beültetés esélyeit.
A kriomateriális - fagyasztott tojások, embriók vagy spermiumok - ismételt protokolljai nem mutatnak nagyobb hatékonyságot, mint a friss tojással és a spermiumokkal rendelkező protokollok. Ezek hatékonysága par.
A hormonális támogatás nélküli természetes ciklusban lévő IVF protokollok azonban általában alacsonyabb és ritkább pozitív eredményeket mutatnak, mint a stimuláció kísérletei.
Terhesség és szülés a IVF után
Az IVF-ből származó terhességi megközelítésnek teljesen másnak kell lennie, nem ugyanaz, mint a természetes terhesség alatt.És nem az a lényeg, hogy a csecsemő (vagy csecsemők) hordozása szignifikánsan különbözik, csak egy nő, aki hosszú ideig küzd a meddőséggel, valószínűleg sok kapcsolódó problémával rendelkezik, ami a meddőség kezdeti oka.
Az életkor és a betegség következtében a babát az IVF után veszteségesebbé teszi.
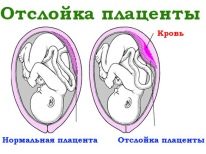
A terhesség első trimeszterében a nőknek nagy a valószínűsége a spontán abortusznak, a vetélésnek és a terhesség elhalványulásának. Különböző becslések szerint ez körülbelül 30-60%. A nők az IVF után gyakran terhesek ikrek vagy hármasok, ami további kockázati tényező. Ezen túlmenően, az első trimeszter végére, amikor a placenta a várandós anyákban kezd működésbe lépni, az IVF után a nők gyakran feltárják a placenta rendellenességeit, helyének rendellenességeit (bemutatás, megszakítás, idő előtti öregedés).
A vetélés kockázata és olyan hormonok létrehozása, amelyek egy nőt vettek a petefészkek stimulálásának szakaszában, majd az embrió újratelepítése után. Nemcsak a jövőbeni anyai endokrin rendszerben az erők egyensúlyát változtatják meg, hanem gyakran a régi krónikus betegségek súlyosbodását okozó tényezőnek is, amely a korai stádiumokban nem járul hozzá a baba hordozásához.
A második trimeszter második felében és a harmadik trimeszterben a „in vitro” fogamzást elszenvedő nők növelik a preeclampsia kialakulásának valószínűségét, valamint az ezzel összefüggő összes szövődményt. A koraszülés gyakorisága 25-36%.
Ezért a regisztráció óta a nő sokkal gyakrabban jön a szülész-nőgyógyászhoz, mint más jövőbeni anyák. Továbbra is több tesztet kell tennie, és gyakoribbnak kell lennie bizonyos teszteken.
Az IVF után a babának való szállítás egy nő felelősségét és egy nagy vágyat igényel, hogy ezt a gyermeket megszülethesse. Csak annyit kell tennie, amint az orvos azt fogja mondani, hogy a tablettákat és a vitaminokat szigorúan ütemezés szerint kell bevennie, bármikor készen kell lennie arra, hogy a kórházba szavak nélkül megőrizze a terhességet.
Komplikációk nélkül a IVF után bekövetkező terhesség a jövő anyák egyharmadában fordul elő, akik a reproduktív gondozás módszereit alkalmazták. Azok a nők, akik IVF-et végeztek a meddőség férfi tényezőjénél, sikeresebben hordozzák a gyermeket és gyermekeket szülnek.
A szülés lehet természetes és műtét.
A második lehetőség a legelőnyösebb, és a legtöbb nő számára tervezett császármetszést írnak elő, hogy ne kockáztassák az anya és a baba életét, mert az IVF utáni születési folyamat is eltérésekkel és komplikációkkal járhat.
A sikertelen IVF okai
Sajnos nem mindig lehetséges a fiaskó valódi okainak feltárása, de meg kell próbálni. Néha az okok kiküszöbölhetők, és az orvosnak egyszerűen meg kell változtatnia a protokoll típusát, módosítania kell a gyógyszert vagy az adagolást, hogy a régóta várt terhesség bekövetkezzen. Az implantáció leggyakoribb okai a következők:
- életkor;
- a tüszőstimuláló hormon magas koncentrációja;
- kis mennyiségű tojás;
- az embriók laboratóriumi megtermékenyítése során kis mennyiségben;
- gyenge csírák minősége.
A belső okok között, amelyek a leggyakrabban megakadályozzák a terhesség megkezdését az embrióátvitel után, az alábbiakat említhetjük:
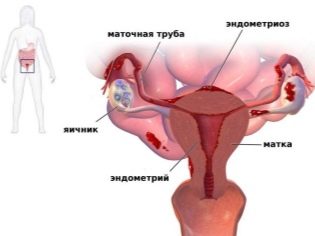
- endometriózis;
- egyéb endometrium betegségek;
- hydrosalpinx;
- a partnerek genetikai összeférhetetlensége;
- túlsúly, elhízás;
- nem kielégítő spermiumminőség.
A rossz szokások (dohányzás, alkoholfogyasztás) csökkentik annak valószínűségét, hogy az embriók gyökereznek. Még a passzív dohányzás is veszélyes. Gyakran a kudarc oka az immunrendszerben rejlik - a nő teste az immunitás szintjén elutasítja a petesejtet, még akkor is, ha sikerült beültetnie.
A tapasztalatok, a stressz, a szorongás, az érzelmi instabilitás, az otthoni és munkahelyi konfliktusok növelik a nemi hormonok stresszhormonok által okozott zavart termelésének valószínűségét az implantáció következtében, vagy a megtermékenyített tojást a lehető leghamarabb elutasítják.
ECO-gyerekek - mik azok?
A kémcsőben kialakított csecsemők születéskor nem különböznek a természetes fogantatás után született társaiktól. Azonban a népszerű pletykák makacsul írják elő a különbségeket, és egy pár, aki az IVF-et tervezi, egyszerűen megfélemlítheti azokat a valószínűtlen pletykákat, amelyek az öko-gyerekek körében vannak. Ezek közül a legfélelmetesebbek maguk a gyermek reproduktív képességeire vonatkoznak.
Valamilyen oknál fogva úgy vélik, hogy a „környezetbarát” gyermek minden bizonnyal gyümölcsöző lesz, amikor felnő. Azok a gyermekek, akiket így 30-40 évvel ezelőtt megfogalmaztak, személyes példával megerősítette, hogy ez nem így van. A meddőség csak akkor származik, ha genetikai okokat hordoz. A párok 99% -ában, akik in vitro megtermékenyítést alkalmaznak, megszerzik, ezért a gyermekek nem örökölhetik őket.
Ha a genetikai meddőség ismert, a genetikus tudni fog róla az IVF-hez készült pár előkészítésének szakaszában, a párnak felajánljuk a donor spermát vagy egy tojássejtet tartalmazó protokollt. Az embriológusok számos genetikai patológiát követhetnek az implantáció előtti diagnózis során. Ezenkívül az igazi elsődleges meddőség igen ritka.
A második meghallgatás a laboratóriumi vizsgálati csövekben született csecsemők egészségére és hosszú élettartamára vonatkozik. Itt van egy igazi különbség, de nyilvánvalóan nem rosszabb. Csak a kiváló minőségű csírasejtek előzetes kiválasztása és az embrióátvitel előtti diagnózis miatt csak a legerősebb embriókat ültették be. Ezért sok gyermekorvos megjegyzi, hogy az „ekoshnye” gyerekek erősebbek és tartósabbak, kevésbé valószínű, hogy megbetegszenek, gyorsabban gyógyulnak.
Az IVF-protokollban született gyermekek veleszületett rendellenességei 45% -kal ritkábban fordulnak elő az orvosi gyakorlatban, mint a normál gyermekeknél. Az ilyen csecsemők néha a fejlesztési naptár előrehaladásával fejlődnek. Örömmel fogadják, szeretteiket, a szülők sokat adtak, hogy a kicsiek megkapják őket, ezért általában szorgalommal foglalkoznak fejlődésükkel.
Elég nehéz megmondani az öko-gyerekek várható élettartamáról. Az első lány, aki a termékenységi szakembereknek köszönhető, nemrég ünnepelte 40. születésnapját. Nem panaszkodik az egészségéről, gyermekeinek emeléséről, ezért helyesebb visszatérni a várható élettartam kérdésére egy másik 50-60 év alatt. Ezután a statisztika teljes és átfogó lesz.
Vannak, akik félnek a vallás attitűdjétől az IVF-hez. Erre a reprodukciós módszerre a legszigorúbbak a katolikusok és az ortodoxok. Az előbbiek semmilyen formában vagy formában semmilyen körülmények között nem vesznek el IVF-et. Az utóbbi csak a közelmúltban tett fontos figyelmeztetést - az IVF-nek joga van csak akkor létezni, ha a pár elhagyja a kétségbeesést, ha más kezelés nem fejt ki hatást, ha a trágyázást csak a házastársak saját csírasejtjei használják, és az orvosok nem pusztítják el a fennmaradó embriókat.
Az ortodox egyház nem helyettesíti a helyettes anyaságot, a donor spermát és a tojássejteket, mivel úgy véli, hogy ez sérti az ember és egy nő közötti ortodox házasság szentségét és mentességét.
Az iszlámban a követelmények szinte azonosak - a donor biomateri-iumok elfogadhatatlanok, mint a helyettesítő anyaság. De az extra embriók reszekciója, valamint az extra embriók figyelmen kívül hagyása addig, amíg a természetes haláluk el nem tűnik gyermeknek, mivel a muszlimok úgy vélik, hogy a gyermek lelke csak a 4 hónapos terhesség anyák, hozza az angyalait.
Néhány korlátozás az IVF-re és a zsidókra. Általában nem ellenzik a szaporodást, sőt ösztönzik azt, hanem tiltják a helyettesítő anyaságot, ha egy közeli hozzátartozó helyettes anya lesz.
Izrael fennmaradó részében az állam a IVF-t a meddő párokban fizeti olyan mértékben, ameddig a házastársaknak két gyermekük van.
A leghűségesebbek a buddhisták. Ők őszintén hiszik, hogy a boldogság elérése érdekében minden módszer jó, hacsak természetesen nem akadályozzák meg mások boldogságát. Ezért a buddhizmusban bármely IVF-t elfogadhatónak tekintünk, ha minden résztvevő végül elégedett az eredménnyel és boldoggá válhat.
Azok az emberek, akik azt állítják, hogy egy öko-gyermeknek nincs lelke, hogy „ív”, leggyakrabban bizonyos szektákhoz kapcsolódnak, amelyek önmagukban pusztítóak és agresszívek.
Vannak azonban olyan esetek is, amikor az IVF és a hivatalos felek képviselői személyes elutasítással rendelkeznek. Így az ortodox szülők néha szembesülnek azzal a problémával, hogy egy adott pap elutasítja az IVF-en született gyermeket.
Ez a probléma megoldást jelent - meg kell találnunk egy másik, megfelelőbb papot, aki jól ismeri az orosz ortodox egyház legújabb ajánlásait az IVF-re vonatkozóan.
Komplikációk és kockázatok az IVF után
Az IVF után a fő szövődmény a hormonális stimuláció következményei. Egyes jelentések szerint a nő több stimulált kísérlete után a petefészkek gyorsabban fogynak, hamarabb menopauza következik be. Az IVF és a rák közötti kapcsolatot nem bizonyították. Inkább ellenkezőleg, az onkológusok és a világ tudósai többsége meg van győződve arról, hogy a női testben a rosszindulatú daganatokat nem provokálja az IVF. A statisztikák szerint a rák elsősorban olyan betegekben alakul ki, akiknél a kezdeti vizsgálat nem mutatott ki kezdeti folyamatot, és a hormonterápia gyorsította a tumor növekedését.
Ha egy nő az IVF előtt teljesen egészséges volt, és a daganat markerek vérvizsgálata nem mutatott rendellenességeket, akkor nem kell félni a ráktól. Az IVF-ben eltöltött nők várható élettartama szintén nem érinti, mert a korai menopauza, még akkor is, ha elkezdődik, az elosztott életévek nem rövidülnek.
Elméletileg az IVF bármely szakaszában szövődmények fordulhatnak elő - az ingerlés során hyperstimulációs szindróma fordulhat elő, ami petefészek kimerüléséhez vezethet. A petefészek-szúrás során fertőzés léphet fel, vérzés léphet fel, és a transzplantáció után visszatérő krónikus betegségek alakulhatnak ki, de az ilyen komplikációk valószínűsége nagyon kicsi.
Az endokrin rendellenességek, amelyek a női testben a petefészkek agresszív hormonális ingerléséből adódnak, könnyen kiküszöbölhetők;
A vaszkuláris problémák, a kardiomiopátia, amely elméletileg az IVF után is előfordulhat, meglehetősen könnyen korrigálható a terapeuta és a kardiológus látogatásával.
A legjobb lehetőség arra, hogy mérlegeljék az összes lehetséges kockázatot az IVF-eljárás előtt, beszéljen egy olyan orvoskal, aki elmondja a tudomány számára ismert összes távoli és sürgős következményről, amely a protokoll és a sikeres terhesség után jelentkezhet.
Költsége
Még az OMS-irányelv szerinti IVF sem garantálja, hogy a párnak nem lesz többletköltsége. A vizsgálat során olyan teszteket rendelnek, amelyek nem tartoznak az MHI programba, például a spermogram. A házaspárnak saját költségükön kell őket elhelyeznie. Ennek eredményeképpen az összeg nem olyan kicsi, de nem olyan nagy lesz, mintha a házaspár in vitro megtermékenyítést végezne saját költségén.
Az egyik IVF protokoll költsége az alapvető teszteket és vizsgálatokat, előkészítést, stimulációt, szúrást, embriológiai vizsgálatokat és a terhesség szűrését, átadását és támogatását jelenti a transzplantáció utáni első hónapban. A jegyzőkönyv után külön fizetett tojások vagy embriók krioprezerválása. A donor csírasejteket és embriókat szükség esetén külön fizetik.
Egyes promóciós célú klinikák csak az egyes stádiumok árát jelzik, például csak a petefészek stimulációját vagy csak az embrió transzfert. Ha az ár gyanúsan alacsonynak tűnik, tisztázni kell a program teljes költségét. Oroszországban 2018-ban, átlagosan IVF költségek 150 ezer rubelt.
Nem szabad feltételeznie, hogy az IVF olcsóbb lesz a külföldi klinikákban, ez a szolgáltatás sokkal drágábbPéldául Spanyolországban ez az ár átlagosan ötször magasabb, mint Oroszországban, és a német klinikákban háromszor.
Az adományozó tojás IVF ára 250-300 ezer rubel költséggel jár. A donor sperma felére olcsóbb lesz. A teljes program árai a kiválasztott kábítószer-kísérlet függvényében változnak, attól függően, hogy szükség van-e az implantáció előtti diagnosztikára (ez növeli a protokoll költségét közel 40-80 ezer rubelrel).
A legmagasabb árakat Moszkvában és az északi fővárosban - átlagosan 180 és 260 ezer rubel között - az IVF-program, köztük a gyógyszerek esetében. Volgogradban és Voronezhben az átlagos költség 150-200 ezer. A Volga régióban a költségek 120 ezerből indulnak és eléri a 180 ezer rubelt.
Vélemények
A vélemények szerint az IVF lehetőséget ad arra, hogy szülőkké váljanak, és sok nő és férfi nem egy, nem két, sőt három kísérleten megy keresztül, hogy fia vagy lánya születjen. Azok a vélemények, akik teherbe esnek, először, csak pozitívak.
Azok a nők, akik több szúrás ellenére még nem sikerült teherbe esni, önmagukban és a klinikán keresnek okot, gyakran a klinika és a kezelőorvos megváltoztatására irányuló döntésre támaszkodva. Ez valóban gyakran működik - Az új szakember újraértékeli a beteg történetét, és kiválaszt egy új, sőt, egy olyan protokollt, amely sikeresebbnek bizonyul, mint az összes korábbi.
Azok a nők, akik az OMS-politika alapján IVF-et végeztek, gyakran számolnak be az orvosi személyzet kevésbé figyelmes kezeléséről számos klinikán, függetlenül az egészségügyi intézmény tulajdonosi formájától. A jegyzőkönyvet sietve tervezik, ugyanúgy végzik, a betegeket patakba helyezik, és az orvosnak egyszerűen nincs ideje arra, hogy alaposan behatoljon az egyes betegek személyes körülményeibe.
A nő hiányosságai között szerepel a reproduktív gondozás magas költsége, valamint a nehéz pszichológiai üledék, amely a pszichoterapeuta vagy pszichológus szakmai segítsége nélkül a sikertelen próbálkozás esetén marad a depresszió kezelésére. Néhány szakasz, például a stimuláció, a legtöbb nő meglehetősen keményen viselkedik, és az eredmény várakozásának szakaszában gyakran félnek és pánikrohamokat tapasztalnak.
Érdekes információ az IVF-ről, lásd a Komarovszkij Iskola programjának következő számát.