Milyen érzéstelenítésre van szükség a császármetszés számára?
A császármetszést kizárólag érzéstelenítés alatt végezzük, mivel hasi. A fájdalomcsillapító műtét előzetesen megvitatásra kerül, ha a műveletet tervezik. És egy nő választhatja ezt, vagy az anesztézia típusát, de nem mindig. Néha csak az orvosnak kell elvégeznie. Ebben a cikkben arról fogunk beszélni, hogy milyen választások léteznek, hogyan különböznek egymástól, milyen előnyei és hátrányai vannak, valamint leírják azokat a helyzeteket, amelyekben egy nő nem tud független döntést hozni.
Mit vesz figyelembe a választás során?
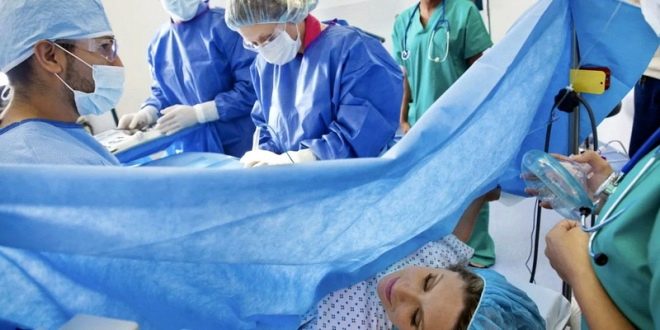
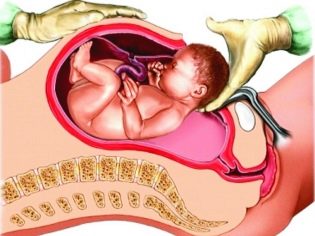
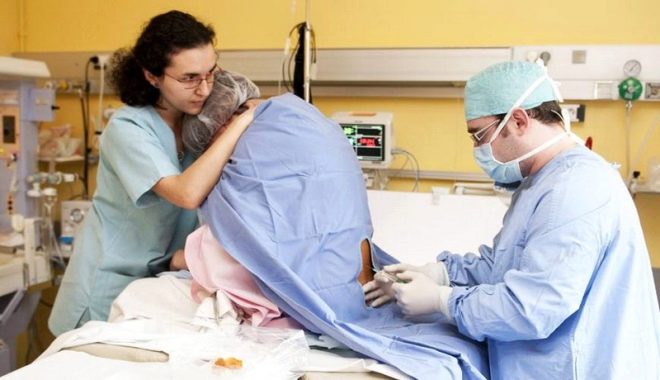
A művelet magában foglalja az elülső hasfal, a méh eltávolítását, a gyermek eltávolítását és a méhlepény manuális elválasztását, majd a belső varratokat először a méhre alkalmazzuk, majd a hasüreg külső részén. A sebészeti beavatkozás 20 perctől egy óráig tart (különösen nehéz és nehéz esetekben), és ezért helyi felületi érzéstelenítés alatt ilyen művelet nem végezhető el.
Napjainkban a császármetszés során két fajt használunk. érzéstelenítés - epidurális (faj, gerinc vagy gerinc) és általános érzéstelenítés. Vészhelyzeti császármetszés esetén, amely a gyermek és az anya életének megmentésére kerül sor, ha a természetes szülés során valami rosszul fordul elő, az általános érzéstelenítést általában alapértelmezés szerint alkalmazzák. A császármetszés anesztézia módszerének megválasztásának kérdését általában előzetesen csak akkor határozzák meg, ha a műveletet előre tervezik.
Ebben az esetben az orvosok sok tényezőt becsülnek. Először is, a terhes nő és a magzat állapota, a fájdalomcsillapításra használt gyógyszerek lehetséges hatása a gyermekre és az anyára. Szükséges figyelembe venni a különböző típusú érzéstelenítés bizonyos ellenjavallatait és indikációit. A regionális (epidurális) érzéstelenítés ellenjavallt, míg az általános érzéstelenítésre nincsenek ellenjavallatok.
Epidurális érzéstelenítés
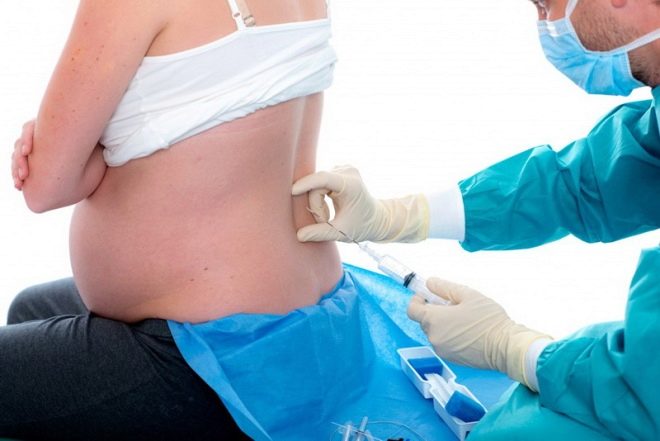
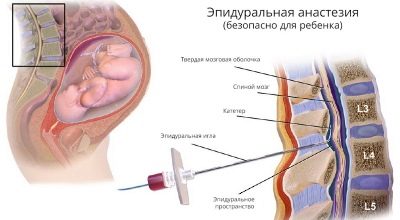
Ily módon az orosz anyasági otthonokban az összes császármetszés művelet legfeljebb 95% -át érzéstelenítik. A módszer lényege abban rejlik, hogy az alsó testben a fájdalomérzékenység csökkenéséhez vezető gyógyszer bevezetése egy vékony katéteren keresztül történik, amely a gerinc epidurális térébe van behelyezve.
Ennek az injekciónak az eredményeként az idegimpulzusok átjutása az agyba a gerinccsatornán keresztül blokkolódik. Amikor a központi idegrendszer láncában ilyen „rés” keletkezik, az agy egyszerűen nem érzékeli a szövetek integritásának folyamatos megsértését és a műtét során nem köti össze a fájdalomközpont aktiválásának ürügyét.
Az ilyen érzéstelenítés mértéke elég széles, de természetes szüléssel a fájdalom és a császármetszés enyhítésére, az ilyen érzéstelenítés kevésbé veszélyes, mint a nyaki gerinc vagy a kezek érzése a felsőtesten végzett műveletekhez.
Általában az aneszteziológusok speciális, alaposan tisztított oldatokat fecskendeznek be, amelyeket eredetileg kizárólag egy ilyen alkalmazásra szántak. A természetes szülés során a fájdalom enyhítésére a lidokain és a ropivakain adható.De a császármetszés esetében az anesztézia nem lesz elég. A lidokainnal egyidejűleg bizonyos mennyiségű opiát beadható, például promedol, morfin vagy buprenorfin. A ketamint gyakran használják.
Az anyagok dózisát az aneszteziológus határozza meg, figyelembe véve a nő állapotát, súlyát és életkorát, de a spinális érzéstelenítésnél az opiátok mindig kevesebbet igényelnek, mint az intravénás érzéstelenítésnél, és a hatás hosszabb idő alatt érhető el.
Hogyan?
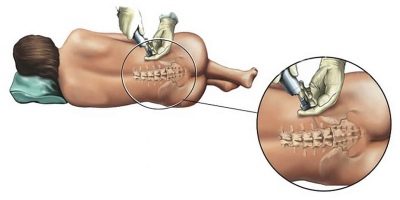
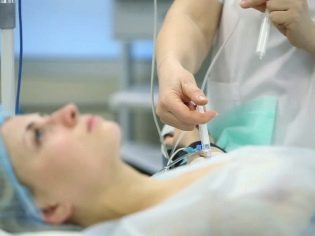
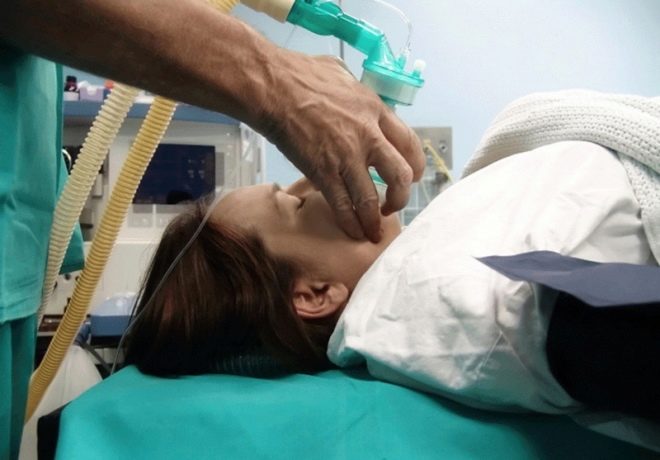
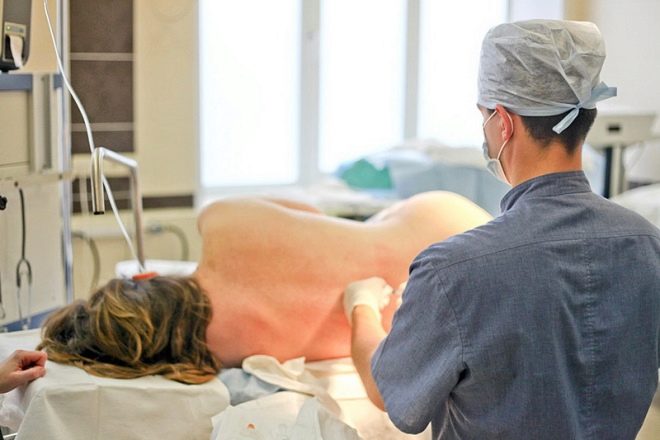
A nő a hátán fekszik, a csupasz hátával, a lábak kissé kifeszítettek és vállak előre. Az aneszteziológus az egyik létező módszer meghatározza, hogy pontosan hol kell belépnie a katéterbe. Ehhez általában használjon fecskendőt, amely tele van a katéterhez csatlakoztatott levegővel. Ha a dugattyú jelentős ellenállással szembesül, akkor a katéter a szegélyes térben van. Ha az ellenállás hirtelen elveszik, beszélhetünk az epidurális tér helyes kimutatásáról, ahol szükség van a drogok lassú bevezetésére.
A bevezetés lépésről lépésre történik. Ez azt jelenti, hogy az orvos először belép a vizsgálati adagba. Három perc elteltével az állapotot értékelik, és ha az érzéstelenítés első jelei, érzékenységvesztés jelennek meg, az adott nődmény többi része több lépésben kerül beadásra.
Egy nő először megkérdezheti az aneszteziológust, aki biztosan találkozik vele a műtét előtti napon, a kezelt gyógyszerek nevét. De jobb, ha nem kérdezzük meg az adagot, mivel számítása rendkívül bonyolult és számos tényező alapján történik.
A művelet az alsó test teljes elzáródása után kezdődik. A nő arca elé egy képernyő jelenik meg, hogy ne lássa a sebészek manipulációit. Az egész művelet során egy nő a munkaerővel kommunikálhat az orvosokkal, lásd a fő pontot - az első lélegzetet és a gyermekének első kiáltását.
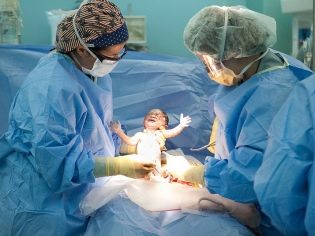
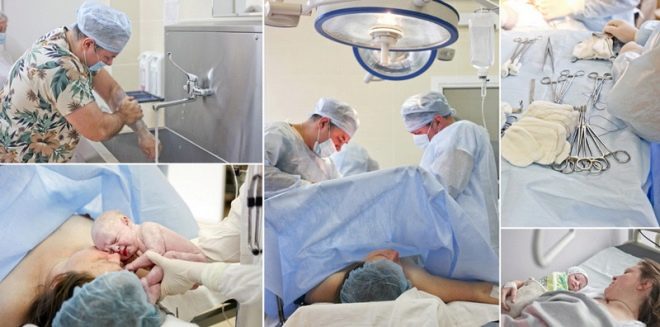
Ezt követően az orvosok elkezdenek varrni, és a babát néhány percig az anya mellé hagyhatja, hogy megcsodálhassa a régóta várt bőséges morzsát.
Előnyök és hátrányok
Az ilyen érzéstelenítés utáni komplikációk lehetségesek, de a gyakorlatban csak egy esetben fordul elő 50 000 születéskor. Mi lehet váratlan és negatív megnyilvánulás? Előfordul, hogy az idegvégződések blokádja nem történik meg, az érzékenység továbbra is fennáll, és ez statisztikák szerint egy nőben történik 50 műveletnél. Ebben az esetben az aneszteziológus sürgősen dönt az általános érzéstelenítésről.
Ha egy nőnek problémája van a véralvadásban, hematoma alakulhat ki a katéter behelyezésének helyén. A tű behelyezésekor az aneszteziológus véletlenül szúrhat egy szilárd gerincburkot, amely tele van a cerebrospinális folyadék szivárgásával és a későbbi súlyos fejfájással.
Egy tapasztalatlan orvos pontatlan mozgása a subarachnoid tér sérüléséhez és a bénulás kialakulásához vezethet. Az általános altatás ellenfelei azt sugallják, hogy az epidurális anesztézia esetén a beadott gyógyszereknek nincs hatása a gyermekre, ellentétben a teljes kábítószer-alvással, amelyben az anya az általános altatás alatt merül. Nem. A fájdalom blokkolására beadott gyógyszerek a csecsemő szívfrekvenciájának csökkenését, valamint a születés utáni hypoxia vagy légzési elégtelenség állapotát okozhatják.
Sok nő a munkában panaszkodik hátfájásról és zsibbadásról a műtét után. Hivatalosan úgy vélik, hogy a spinális érzéstelenítésből való kilépés ideje körülbelül 2 óra. A gyakorlatban a kimenet hosszabb.
Az epidurális fájdalomcsillapítás előnyei közé tartozik a szív és a véredények stabilitása a művelet során. Jelentős hátránya, hogy nem minden idegreceptor blokkolódik.Egy nő nem érzi közvetlenül a fájdalmat, de néha még mindig kellemetlen érzést tapasztal.
Sok nő óvja az ilyen érzéstelenítést, mert még a szövődmények sem félnek, de a saját műtét közbeni jelenlétének szükségessége pszichológiailag nehéz.
Gyakran a nők úgy vélik, hogy az epidurális és spinális érzéstelenítés ugyanolyan típusú. Valójában a páciens számára nincs különbség, mindkét esetben a gyógyszert a hátsóba injektáljuk. De a gerincvelő-injekcióval egy mélyebb, és ezért az érzékenység hatékonyabban csökken.
Ha a kérdés alapelv, határozza meg, hogy az orvos milyen érzéstelenítést tervez - a gerinc epidurális terében vagy a szubarachnoidban. Ellenkező esetben minden ugyanúgy folytatódik.
Általános érzéstelenítés
Korábban ez volt az egyetlen fájdalomcsillapító császármetszés. Most egyre kevésbé használják az általános érzéstelenítést. Hivatalosan ez magyarázható azzal, hogy az általános érzéstelenítés károsítja a gyermeket és a nőt. Nem hivatalosan ismert, hogy a spinális vagy epidurális érzéstelenítésre szánt gyógyszerek ára alacsonyabb, ezért az oroszországi Egészségügyi Minisztérium azt javasolja, hogy az aneszteziológusok meggyőzzék a nőket a regionális érzéstelenítésről. Ez a kérdés összetett és kétértelmű.
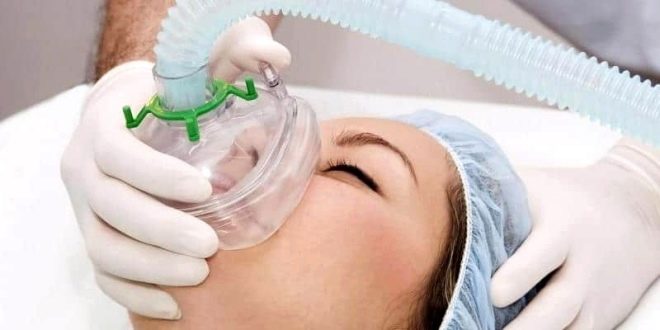
A COP műtétének általános érzéstelenítését általában endotracheálisan alkalmazzák. Vele, a nő nem érzi, nem hallja vagy látja, csendesen alszik az egész műtéti eljárás során, nem aggasztja magát, vagy az orvosok kérdéseivel, akik segítenek a gyermekének születésében.
Hogyan?
Az ilyen érzéstelenítés előkészítése előre megkezdődik. Este a művelet tervezett napjának előestéjén premedikációs intézkedésekre kerül sor - a nőnek pihennie kell, jól kell aludnia, és ezért lefekvés előtt el kell írnia egy barbiturátot vagy más súlyos nyugtatót.
A következő napon egy atropin adagot adnak a nőnek a műtőben, hogy megakadályozzák a szívmegállást a gyógyszeres alvás idején. Az intravénásán alkalmazott fájdalomcsillapítók. Ebben a szakaszban a nő, akinek nincs ideje, hogy féljen attól, ami történik, elalszik.
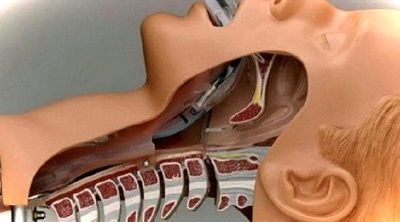
Amikor már alvó állapotban van, egy speciális csövet vezetnek be a légcsőbe. Az intubáció szükséges a tüdő légzés biztosításához. A tüdőn áthaladó cső nitrogénnel kevert oxigént és néha kábító gőzöket biztosít a művelet során.
Az alvás mély lesz, az aneszteziológus a beavatkozás során figyelemmel fogja kísérni a nő állapotát, mérni a nyomást, az impulzust és más indikátorokat. Szükség esetén az injektált segédanyagok adagja növekszik vagy csökken.
A műtét vége előtt az aneszteziológus csökkenti az izomrelaxánsok és az érzéstelenítők, a kábítószerek dózisát. Amikor a dózisokat „nullázzák”, elkezdődik a sima ébredés. Ebben a szakaszban a csövet eltávolítják a légcsőből, mivel a légzőkészülék nélküli önálló légzésképesség az egyik első visszatérő.
Előnyök és hátrányok
Pszichológiai szempontból az általános érzéstelenítés sokkal kényelmesebb, mint a regionális érzéstelenítés. Egy nő nem látja, hogy mi történik, és nem hallja az orvosok beszélgetéseit, akik időnként suttoghatnak senkire, és még egy betegen is, aki a műtőasztalon fekszik. Egy nő könnyen elhagyja a pihenés és gátlás állapotát, de végül mindössze 3-4 nappal az érzéstelenítés után. A végső kiutat úgy tekintjük, hogy a szervezetben a fiziológiai és biokémiai folyamatok minden szintjén elvégzett anesztézia hatását teljesen megszünteti.
Egy nagy plusz a kontraindikációk teljes hiánya, azaz ez a módszer minden olyan műtétre vonatkozik, akik műtétet igényelnek, anélkül, hogy megvizsgálnák a lehetséges negatív befolyásoló tényezőket. Az anesztézia minősége a tetején van.
Nem lesz érzés - sem a kellemes, sem a fájdalmas nők nem érzik magukat. Az endotracheális érzéstelenítés lehetséges szövődményei közé tartoznak a gége, a nyelv, a fogak lehetséges sérülései (a cső behelyezésének és visszavonásának idején), a laringoszpázia, az egyedi allergiás reakció kialakulása. Az ilyen érzéstelenítés után a nők gyakran sok napig torokfájást szenvednek, száraz köhögés van (ami különösen fájdalmas a friss hason a hason!).
Ha egy nő úgy dönt, hogy az általános érzéstelenítést választja, meg kell értenie, hogy nem fog azonnal találkozni a gyermekkel. Néhány óra múlva látni fogja a babát, amikor az intenzív osztályból átutalja, amelyre az összes dolgozó nő dolgozik a szülés utáni kórházba.
Bizonyos helyzetekben azonban ez a kérdés a helyszínen megoldódik - egy nő kérheti az operatív csapatot, hogy azonnal megmutassa neki a baba számára, miután az érzékeihez jutott. Igaz, hogy az újonnan létrehozott anya maga emlékszik-e erre a pillanatra, vagy sem, senki sem garantálja.
Ha a kérdést csak egy orvos dönti el?
Ha egy nő, akinek tervezett császármetszete van egy bizonyos típusú érzéstelenítésre, akkor jelentheti azt orvosának, aki tájékoztatja az aneszteziológust. A nő aláírja a tájékozott beleegyezését, hogy elfogadja az epidurális érzéstelenítést, vagy írja le a regionális érzéstelenítést.
Jelölje meg azokat az okokat, amelyek miatt az általános érzéstelenítés mellett döntöttek, a terhes nem. Általában az orvosával folytatott beszélgetés során sem tudja indokolni döntését.
A törvény szerint az asszisztensnek az epidurális vagy spinális érzéstelenítésből származó írásbeli lemondása esetén általános érzéstelenítésre kerül sor. Nem lehet második megoldás. De a fordított helyzet, amikor egy nő a művelet során tudatosan akar lenni, különböző módon fordulhat elő.
Az epidemiális érzéstelenítésnek saját ellenjavallata van. És függetlenül attól, hogy a nő miért kér az orvoshoz, hogy a művelet előtt a sarokba forduljon, a kérést elutasítják, ha:
- korábban sérülések vagy gerinc deformációk voltak;
- a kívánt tű területén a gyulladás jelei vannak;
- a nő alacsony és alacsony vérnyomást mutat;
- egy nő vérzést kezdett, vagy gyanúja van a vérzés megkezdéséről;
- fennáll a magzati hipoxia állapota.
Az ilyen jellegű nők esetében a legjobb általános érzéstelenítésnek számít.
Nem kérik a beteg véleményét az anesztézia előnyös típusáról, még akkor is, ha a köldökzsinór hurok elvesznek, ha a nőnek szisztémás fertőzése van, szükség esetén eltávolítja a méhet a baba eltávolítása után (ha van ilyen). Az ilyen anyák csak általános érzéstelenítést végeztek. Más lehetőségeket még nem veszünk figyelembe.
Vélemények
A szakemberek szerint az általános érzéstelenítés előnyösebb nekik, mivel vele együtt a nő a munkában teljesen nyugodt, és ahogy a sebészek azt mondják, nem zavarja a munkát. Az aneszteziológusok számára is technikailag könnyebb az általános érzéstelenítés elvégzése, mint annak kockázata, hogy megpróbálja megtalálni a helyet a gerincen belül. Az Egészségügyi Minisztérium ajánlásait azonban nem lehet figyelmen kívül hagyni, ezért a regionális érzéstelenítés optimális.
A betegek szerint az általános érzéstelenítés után gyorsabban és lágyabbá válnak. Az epidurális érzéstelenítés után a zsibbadás hosszú ideig fennmarad, ami némileg korlátozza az ajánlott korai fizikai aktivitást. De annak a lehetősége, hogy a születés idején a babát látja, sok mama szerint megéri.
A műtét során alkalmazott érzéstelenítés típusairól és módszereiről lásd a következő videót.