A terhesség, a következmények és a megelőzés Rh-konfliktusának valószínűségének táblázata
A szülési idő egy nő életének egyik legszebb. Minden jövő anya akar lenni nyugodt a baba egészségére, hogy élvezze az addíció várakozási idejét. De minden tizedik hölgy statisztikája szerint Rh-negatív vérrel rendelkezik, és ez a tény egyaránt aggasztja mind a terhes asszonyt, mind az őt figyelő orvosokat.
Mi az a lehetőség, hogy a rhesus-anya és a baba, és mi a veszély, mi fogunk mondani ebben a cikkben.
Mi az?
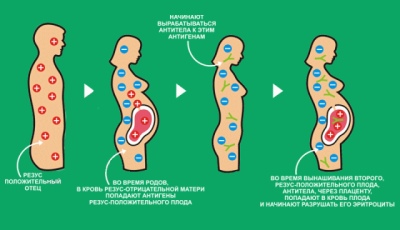
Amikor egy nő és a jövőbeni karapuzja különböző vérszámlálást mutat, az immunológiai inkompatibilitás megkezdődhet, ezt Rh-konfliktusnak nevezzük. Az emberiség képviselői, akiknek Rh-faktoruk van a + -val, rendelkezik egy specifikus D-fehérjével, amely vörösvértesteket tartalmaz. Egy Rh-vel rendelkező személynek nincs negatív értéke ehhez a fehérjéhez.
A tudósok még mindig nem tudják biztosan, hogy miért van egy bizonyos rhesus makákó fehérje, míg mások nem. Az a tény azonban, hogy a világ népességének mintegy 15% -ának nincs semmi közösje a makákókkal, Rh-tényezője negatív.
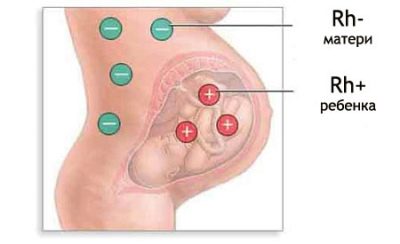
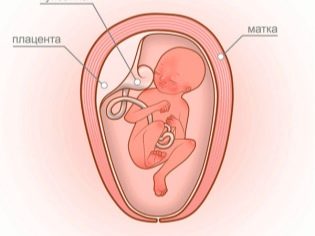
A terhes asszony és a gyermek között folyamatos csere történik az uteroplacentális véráramlás révén. Ha az anyának negatív Rh tényezője van, és a baba pozitív, akkor a testébe belépő D fehérje nem más, mint egy idegen fehérje.
Az anya immunitása nagyon gyorsan kezd reagálni a hívatlan vendégre, és amikor a fehérje koncentrációja eléri a magas értékeket, elkezdődik az Rh-konfliktus. Ez egy kegyetlen háború, amelyet egy terhes nő immunvédelme deklarál a gyermeknek, mint idegen fehérje-antigén forrását.
Az immunsejtek elkezdik elpusztítani a baba vörösvérsejtjeit a termelt speciális antitestek segítségével.
A magzat szenved, a nő szenzibilizálódik, a következmények egészen szomorúak lehetnek, még a méhben a gyermek haláláig, a baba haláláig a fogyatékos gyermek születése vagy születése után.
Rhesus-konfliktus fordulhat elő egy Rh (-) -val rendelkező terhes nőnél, ha a morzsát örökölte apja vér jellemzői, azaz Rh (+).
Az inkompatibilitás kevésbé ritkán alakul ki, mint a vércsoport, ha a férfiak és a nők csoportja eltérő. Ez azt jelenti, hogy egy terhes nőnek, akinek a saját Rh tényezője pozitív értékekkel rendelkezik, nem kell aggódnia.
Nincs ok arra, hogy aggódjunk, és ugyanolyan negatív Rh családok, de ez az egybeesés ritkán fordul elő, mert a „negatív” vérrel rendelkező emberek 15% -a között a tisztességes nemek túlnyomó többsége, az ilyen vér jellemzőivel rendelkező férfiak mindössze 3%.
Megkezdődik a saját vérképződés a méhekben a méhben körülbelül 8 hetes terhesség alatt. És az anyai vérvizsgálatok e pillanattól kezdve a magzati vörösvérsejtek kis számát laboratórium határozza meg. Ebből az időszakból megjelenik a Rhesus konfliktus lehetősége.
Valószínűségi táblázatok
A genetika szempontjából a vér fő jellemzőinek öröklődésének valószínűsége - a csoport és az apa vagy anyja Rh tényezője - 50% -ra becsülhető.
Vannak olyan táblák, amelyek lehetővé teszik, hogy a terhesség alatt értékelje az Rh-konfliktus kockázatát. És időben, a súlyozott kockázatok az orvosok számára időt adnak arra, hogy minimalizálják a következményeket. Sajnos, a gyógyszer nem tudja teljesen megszüntetni a konfliktust.
Rh tényező
Apa rhesus faktor | Anya rhesus faktor | Magzat rhesus faktor | Lesz-e konfliktus |
Pozitív (+) | Pozitív (+) | Pozitív (+) | nincs |
Pozitív (+) | Negatív (-) | Pozitív vagy negatív, 50% -os valószínűséggel | Konfliktus valószínűsége - 50% |
Negatív (-) | Pozitív (+) | Pozitív vagy negatív, 50% -os valószínűséggel | nincs |
Negatív (-) | Negatív (-) | Negatív (-) | nincs |
Vércsoport szerint
Apa vércsoportja | Anya vércsoportja | Baba vércsoport | Lesz-e konfliktus |
0 (első) | 0 (első) | 0 (első) | nincs |
0 (első) | A (második) | 0 (első) vagy A (második) | nincs |
0 (első) | B (harmadik) | 0 (első) vagy B (harmadik) | nincs |
0 (első) | AB (negyedik) | A (második) vagy B (harmadik) | nincs |
A (második) | 0 (első) | 0 (első) vagy A (második) | Konfliktus valószínűsége - 50% |
A (második) | A (második) | A (második) vagy 0 (első) | nincs |
A (második) | B (harmadik) | Bármely (0, A, B, AB) | Konfliktus valószínűsége - 25% |
A (második) | AB (negyedik) | 0 (első), A (második) vagy AB (negyedik) | nincs |
B (harmadik) | 0 (első) | 0 (első) vagy B (harmadik) | Konfliktus valószínűsége - 50% |
B (harmadik) | A (második) | Bármely (0, A, B, AB) | Konfliktus valószínűsége - 50% |
B (harmadik) | B (harmadik) | 0 (első) vagy B (harmadik) | nincs |
B (harmadik) | AB (negyedik) | 0 (első), A (második) vagy AB (negyedik) | nincs |
AB (negyedik) | 0 (első) | A (második) vagy B (harmadik) | A konfliktus valószínűsége 100%. |
AB (negyedik) | A (második) | 0 (első), A (második) vagy AB (negyedik) | Konfliktus valószínűsége - 66% |
AB (negyedik) | B (harmadik) | 0 (első), B (harmadik) vagy AB (negyedik) | Konfliktus valószínűsége - 66% |
AB (negyedik) | AB (negyedik) | A (második), B (harmadik) vagy AB (negyedik) | nincs |
A konfliktus okai
A rhesus konfliktus kialakulásának valószínűsége nagymértékben függ attól, hogy és hogyan fejeződött be a nő első terhessége.
Még egy „negatív” anya is biztonságosan szülhet egy pozitív bébi, mert az első terhesség alatt a nő immunitása nincs ideje D-protein elleni gyilkos mennyiségű kifejlesztésre. A lényeg az, hogy a terhesség előtt nem transzfundálódik, nem veszi figyelembe a rhesusot, amint a vészhelyzetben is történik. életmentő helyzetek.
Ha az első terhesség vetélés vagy abortusz véget ért, akkor a Rh-konfliktus valószínűsége a második terhesség alatt jelentősen megnő, mivel a nő vérében már a legkorábbi értelemben készen állnak a támadásra kész antitestek.
A nők, akik az első születéskor császármetszést szenvedett, a második terhesség alatt a konfliktus valószínűsége 50% -kal magasabb összehasonlítva azokkal az asszonyokkal, akik természetesen születtek gyermeknek.
Ha az első születés problémás volt, a placentát kézzel kellett szétválasztani, vérzés volt, majd a későbbi terhességben az érzékenység és a konfliktus valószínűsége is nő.
Veszély a negatív Rh tényezővel járó anyára a vérben és a betegségekben a baba hordozásának időszakában. Az influenza, az akut légúti vírusfertőzések, a preeclampsia, a történelemben előforduló cukorbetegség a szerkezet megsértését okozhatja. a kórházi foltok és az anya immunitása elkezdi termelni a baba számára káros antitesteket.
A szülés után a morzsákat hordozó antitestek nem tűnnek el sehol. Ezek az immunitás hosszú távú emlékét jelentik. A második terhesség és a szülés után az antitestek száma még nagyobb lesz, mint a harmadik és a későbbi.
veszély
Az anyai immunitást termelő antitestek nagyon kis méretűek, könnyen behatolhatnak a placentába a morzsák véráramába. A baba vérében a védősejtek elkezdték gátolni a magzat vérképződését.
A gyermek szenved, oxigénhiányban szenved, mivel a lebomló vörösvérsejtek a létfontosságú gáz hordozói.
A hypoxia mellett a magzati hemolitikus betegség is kialakulhat.és később az újszülött. Súlyos anémiával jár. A magzat növeli a belső szerveket - a máj, a lép, az agy, a szív és a vesék. A központi idegrendszert a bilirubin befolyásolja, amely a vörösvértestek lebontása során keletkezik és mérgező.
Ha az orvosok nem kezdik meg időben az intézkedéseket, a baba a méhben halhat meg, halott lehet, születhet súlyos májkárosodással, központi idegrendszerrel és vesékkel. Néha ezek a sérülések összeegyeztethetetlenek az életkel, néha mély élethosszig tartó fogyatékossághoz vezetnek.
Diagnózis és tünetek
A nő maga nem érzi a magzat vérével szembeni immunitás kialakuló konfliktusának tüneteit. Nincsenek ilyen tünetek, amelyek szerint a várandós anya kitalálhatna a benne zajló romboló folyamatról. A laboratóriumi diagnosztika azonban bármikor felismeri és nyomon követheti a konfliktus dinamikáját.
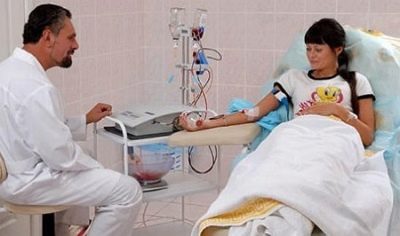
Ehhez egy terhes nő, aki Rh-negatív vérrel rendelkezik, függetlenül attól, hogy melyik csoportból és az Rh vér faktorából az apa, vérvizsgálatot végez egy vénából az antitestek tartalmára vonatkozóan. Az elemzés a terhesség folyamata során többször történik, a terhesség 20-31.
Milyen súlyos a konfliktus, az említett antitest titer a laboratóriumi kutatás eredményeként kapott. Az orvos figyelembe veszi a magzat érettségi fokát is, mivel minél idősebb a baba a méhben, annál könnyebb ellenállni az immunrendszeri támadásnak.
Így egy 1: 4 vagy 1: 8 titer 12 hónapos terhességi időszakban nagyon riasztó jelzőés hasonló antitest titer 32 hétig nem okoz pánikot az orvosban.
Egy titer detektálásakor az elemzés gyakoribb annak dinamikájának megfigyelésére. Súlyos konfliktusok esetén a titer gyorsan növekszik - 1: 8 1: 16-ra vagy 1: 32-re fordulhat egy-két hét alatt.
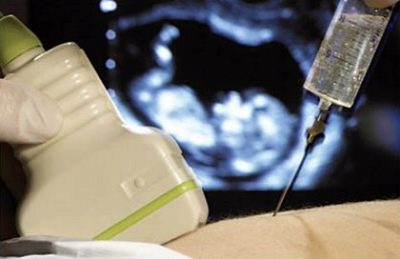
Egy nőnek, akinek a vérben antitest-titerje van, gyakrabban meg kell látogatnia az ultrahangszobát. Az ultrahang segítségével lehetőség nyílik a gyermek fejlődésének figyelemmel kísérésére, ez a kutatási módszer kellően részletes információt szolgáltat arról, hogy a gyermeknek van-e hemolitikus betegsége, sőt, milyen formában van.
A magzat hemolitikus betegségének edematikus formájában az ultrahang a belső szervek és az agy méretének növekedését mutatja, a placenta sűrűbb, a magzatvíz mennyisége is megnő és meghaladja a normál értékeket.
Ha a becsült magzati súly 2-szerese a normának, ez riasztó jel. - a magzati ödéma nem zárható ki, ami végzetes lehet a méhben.
Az anémiával összefüggő magzat hemolitikus betegsége nem látható az ultrahangon, de a CTG-n keresztül közvetve diagnosztizálható, mivel a magzati mozgások száma és jellege jelzi a hipoxia jelenlétét.
A központi idegrendszer sérüléseiről csak a gyermek születése után lesz ismert, a magzat hemolitikus betegségének ilyen formája a baba fejlődésének késleltetéséhez, a hallás elvesztéséhez vezethet.
A terhességi klinika diagnosztikai kezelőorvosai a negatív Rh-tényezővel rendelkező nő első számlálásának napjától fognak bekapcsolódni. Figyelembe veszik, hogy hány terhesség volt, hogyan ért véget, vajon már született-e a hemolitikus betegségben szenvedő gyermekek. Mindez lehetővé teszi az orvosnak, hogy a konfliktus lehetséges valószínűségére utaljon, és megjósolja annak súlyosságát.
Az első terhesség alatt a nő 2 havonta egyszer, a második és az azt követő hónapokban vér adományoz. 32 hetes terhesség után 2 hetente egyszer, a 35. héten pedig hetente.
Ha 8 hét elteltével bármikor előfordulhat ellenanyag-titer, további kutatási módszerek írhatók elő.
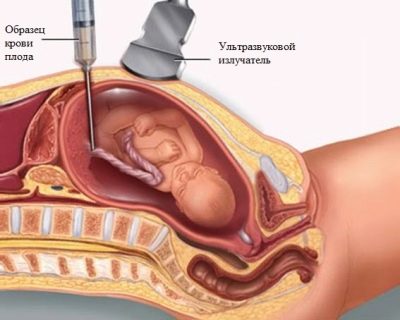
Magas titerrel, amely veszélyezteti a gyermek életét, egy cordocentesis vagy amniocentesis eljárás írható elő. Az ultrahang ellenőrzése alatt végrehajtott eljárások.
Amikor az amniocentézist speciális tűvel injektáljuk, bizonyos mennyiségű magzatvíz vizet veszünk az elemzéshez.
A cordocentézis során vér kerül a köldökzsinórból.
Ezek az elemzések lehetővé teszik annak megítélését, hogy melyik vércsoportot és Rh tényezőt örökölnek a baba, milyen mértékben befolyásolja a vörösvérsejtjeit, milyen a bilirubin szintje a vérben, a hemoglobin és a 100% -os valószínűséggel a gyermek neme.
Ezek az invazív eljárások önkéntesek, a nők nem erre kényszerülnek. Az orvosi technológiák fejlettségének modern szintje ellenére az ilyen beavatkozások, például a cordocentesis és az amniocentesis még mindig vetélést vagy koraszülést, valamint a gyermek halálát vagy fertőzését okozhatják.
Egy szülész-nőgyógyász, aki a terhességét vezeti, elmondja a nőnek az eljárások végrehajtásával vagy az elutasítással kapcsolatos kockázatokról.
Lehetséges hatások és formák
A rhesus-konfliktus veszélyes mind a csecsemő viselése, mind a születése után. Az ilyen gyermekek születésének betegségét az újszülött (HDN) hemolitikus betegségének nevezik. Sőt, súlyossága attól függ, hogy mennyi antitest van a baba vérsejtjei terhesség alatt.
Ez a betegség súlyosnak tekinthető, mindig együtt jár a vérsejtek lebomlásával, ami a születés után, az ödéma, a bőr sárgasága, a bilirubin súlyos mérgezésével folytatódik.
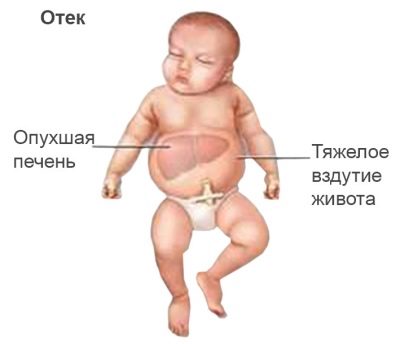
puffadtság
A legsúlyosabb a HDN edematikus formája. Vele, egy földimogyoró jön a világba nagyon sápadt, mintha „dagadt” lenne, edemás, több belső ödémával. Az ilyen morzsákat, sajnos, a legtöbb esetben már elpusztultak vagy meghalnak, annak ellenére, hogy a resuscitátorok és neonatológusok minden erőfeszítése ellenére több órától néhány napig halnak meg.
epés
A betegség icterikus formáját kedvezőbbnek tekintjük. Néhány nappal a születésük után az ilyen csecsemők gazdag, sárgás arcot szereznek, és ez a sárgaság semmi köze az újszülöttek közös fiziológiás sárgaságához.
A baba enyhén megnagyobbodott máj és lép, a vérvizsgálatok az anaemia jelenlétét mutatják. A bilirubin szintje a vérben gyorsan növekszik. Ha az orvosok nem tudják megállítani ezt a folyamatot, a betegség nukleáris sárgaságba kerülhet.
nukleáris
A HDN nukleáris típusát a központi idegrendszer elváltozásai jellemzik. Az újszülött görcsöket kezdhet, akaratlanul mozgathatja a szemét. Az összes izom hangja csökken, a gyermek nagyon gyenge.
A bilirubin lerakódása a vesében az úgynevezett bilirubin infarktus fordul elő. Az erősen megnövekedett máj általában nem tudja elvégezni a természethez rendelt funkciókat.
kilátás
A HDN előrejelzéseiben az orvosok mindig nagyon óvatosak, mivel szinte lehetetlen megjósolni, hogy az idegrendszer és az agy károsodása hogyan befolyásolja a morzsák fejlődését a jövőben.
A gyermekeket újraélesztés közben méregtelenítő infúzióknak adják, nagyon gyakran szükség van a vér vagy a donor plazma helyettesítő transzfúziójára.Ha 5-7 napig a gyermek nem hal meg a légzőközpont bénulásából, akkor a jóslatok pozitívabbá válnak, és inkább feltételesek.
Az újszülött hemolitikus betegsége után a gyerekek rosszul és lassan szopnak, csökkent étvágyuk, az alvás zavart, és neurológiai rendellenességek vannak.
Elég gyakran (de nem mindig) ilyen gyermekekben jelentős elmozdulás tapasztalható a szellemi és szellemi fejlődésben, gyakrabban betegek, hallás- és látásromlások figyelhetők meg. Az anémiás hemolitikus betegség esetei a legjobban sikeresek, miután a morzsák vérében a hemoglobin szintje megemelkedhet, ez normálisan alakul ki.
A konfliktus, amely nem az Rh tényezők különbsége miatt alakult ki, hanem a vércsoportok különbsége miatt, könnyebben megy végbe és általában nincs ilyen pusztító hatása. Azonban ez az inkompatibilitás esetén is 2% -os esély van arra, hogy a gyermek születése után eléggé súlyos rendellenességeket szenvedjen a központi idegrendszerben.
A konfliktus következményei az anya számára minimálisak. Az antitestek jelenléte nem érzi magát semmilyen módon, nehézségek csak egy másik terhesség alatt jelentkezhetnek.
kezelés
Ha egy terhes nő pozitív antitest-titerrel rendelkezik a vérben, ez nem okozza a pánikot, hanem a terápia megkezdésének és a terhes nő súlyos kezelésének oka.
Lehetetlen egy nőt és gyermekét megmenteni egy ilyen jelenségből, mint összeférhetetlenséget. Az orvostudomány azonban minimálisra csökkentheti az anyai antitestek kockázatát és hatásait a babára.
A terhesség alatt háromszor, még akkor is, ha a terhességi folyamatban nincs antitest, a nők kezelési kurzusokat írnak elő. 10-12 héten, 22-23 héten és 32 héten keresztül a várandós anyának ajánlott vitaminokat, vas-kiegészítőket, kalcium-kiegészítőket, anyagcsere-segédeszközöket, oxigénterápiát alkalmazni.
Ha legfeljebb 36 hetes terhességi időtartam, a feliratok nem jelennek meg, vagy alacsonyak, és a gyermek fejlődése nem okoz semmilyen aggodalmat az orvosnak, akkor a nőnek lehetősége van természetesen szülni.
Ha a feliratok magasak, a gyermek állapota súlyos, majd a császármetszéssel a szállítás idő előtt történhet. Az orvosok a terhességet megelőző 37. hetét megelőzően próbálják támogatni a terhes nőt, hogy a gyermeknek lehetősége legyen „érésre”.
Ez a lehetőség sajnos nem mindig áll rendelkezésre. Néha el kell döntenie egy korábbi császármetszést, hogy megmentse a kisgyermek életét.
Egyes esetekben, amikor a baba még mindig nem áll készen arra, hogy ebbe a világba jöjjön, nagyon veszélyes, hogy az anyai méhben maradjon, intrauterin vérátömlesztést végeznek a magzatra. Mindezeket a műveleteket ultrahangos szkenner irányítása alatt végezzük el, a hematológus minden mozgása kalibrálva van, hogy ne károsítsa a babát.
A korai szakaszban más módszerek is alkalmazhatók a szövődmények megelőzésére. Tehát van egy módja annak, hogy férje terhes bőrt kapjon. A bőrátültetést általában a mellkas oldalfelületére ülteti be.
Míg az asszony immunitása mindent eldob, hogy visszautasítsa az önmagában idegen bőrfragmentumot (és ez néhány hét), a gyermek immunológiai terhelése némileg csökken. E módszer hatékonysága nem csökkenti a tudományos vitákat, de az ilyen eljárásokon átesett nők visszajelzése meglehetősen pozitív.
A terhesség második felében, a megalapozott konfliktusokkal, a várandós anya plazmaferézis szekciókat kaphat, ez enyhén csökkenti az anyák testében lévő antitestek mennyiségét és koncentrációját, a csecsemő negatív terhelése szintén átmenetileg csökken.
A plasmoferézisnek nem szabad megrémítenie a terhes nőt, nincs olyan sok ellenjavallata. Először SARS vagy más fertőzés az akut stádiumban, másodszor pedig a vetélés vagy a koraszülés veszélye.
A munkamenetek körülbelül 20. Az egyik eljárás során körülbelül 4 liter plazmát tisztítanak.A donor plazma infúziójával együtt fehérje készítményeket injektálnak, amelyek mind az anya, mind a baba számára szükségesek.
A hemolitikus betegségben szenvedő csecsemőket rendszeresen megvizsgálta egy neurológus, masszírozó tanfolyamok az első hónapokban a születés után, hogy javítsák az izomtónust, valamint a vitaminterápiás kurzusokat.
megelőzés
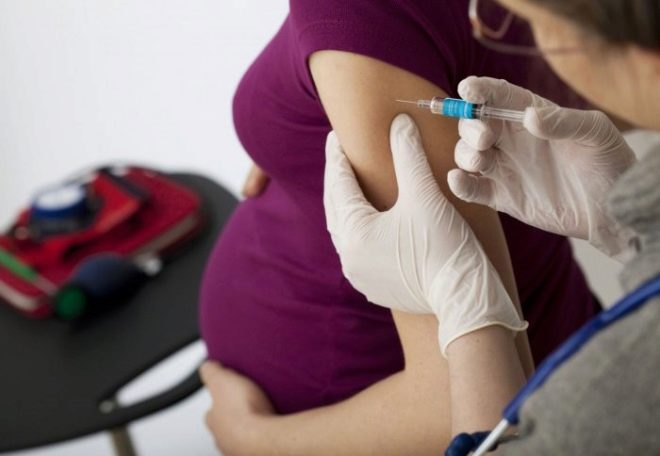
Egy terhes nőnek egyfajta oltást kapnak 28 és 32 héten át - rhesus elleni immunoglobulint vezetnek be. Ugyanezt a gyógyszert kell beadni a nőnek a szülés után legkésőbb 48-72 órával a gyermek születése után. Ez 10-20% -kal csökkenti a konfliktusok valószínűségét a következő terhességekben.
Ha egy lány negatív Rh, tudnia kell az abortusz következményeiről az első terhesség alatt. Tehát kívánatos a tisztességes szex tartsa az első terhességet bármilyen áron.
Nem elfogadható a vérátömlesztés a donor és a fogadó Rh kiegészítők figyelembevétele nélkül, különösen akkor, ha a fogadó saját Rh-jével rendelkezik „-” jelzéssel. Ha ilyen transzfúzió történik, a nőnek a lehető leghamarabb be kell adni egy rhesus elleni immunglobulint.
Egy teljes garanciát, hogy nem lesz konfliktus, csak egy Rh-negatív ember adhat meg, sőt, előnyösen ugyanolyan vércsoporttal, mint a választott. De ha ez nem lehetséges, nem szabad elhalasztani a terhességet, vagy csak azért, mert egy férfi és egy nő más vérrel rendelkezik. Az ilyen családokban a jövőbeli terhesség tervezése fontos szerepet játszik.
Egy nőnek, aki anya akar lenni, vérvizsgálatot kell végezni a D-protein elleni antitestek kimutatására még egy „érdekes helyzet” megkezdése előtt. Ha antitesteket észlelnek, ez nem jelenti azt, hogy a terhességet meg kell szakítani vagy nem lehet terhes. A modern orvoslás nem tudja, hogyan kell megszüntetni a konfliktust, de tudja, hogyan lehet minimalizálni a gyermekre gyakorolt következményeit.
Az anti-rhesus immunoglobulin bevezetése fontos azoknak a nőknek, akiknek a vérében nincsenek ellenanyagok, amelyek nem érzékenyek. Az abortusz után, még a terhesség alatti kis vérzés után is meg kell tenniük az ilyen injekciót, pl. A placenta enyhe szétválasztásával, méhen kívüli terhesség utáni műtét után. Ha már léteznek antitestek, akkor semmilyen különleges hatást nem várhatunk el a vakcinázástól.
Gyakori kérdések
Szoptathatok?
Ha egy negatív rhesusos nőnek pozitív Rh tényezővel rendelkező gyermeke van, és nincs hemolitikus betegsége, akkor a szoptatás nem ellenjavallt.
Azoknál a csecsemőknél, akik immunhiányt tapasztaltak és az újszülött hemolitikus betegségével születtek, az immunoglobulin anyjának bevezetése után 2 hétig nem ajánlott az anyatej. A jövőben a szoptatást a neonatológusok hozzák meg.
Súlyos hemolitikus betegségben a szoptatás nem javasolt. A szoptatás elnyomása érdekében a szülés utáni nők hormonális gyógyszereket írnak elő, amelyek elnyomják a tejtermelést a mastopathia megelőzése érdekében.
Lehet-e elviselni egy konfliktus nélküli második gyermeket, ha az első terhesség során konfliktus merült fel?
Lehet. Feltéve, hogy a gyermek örököl egy negatív Rh tényezőt. Ebben az esetben nem lesz konfliktus, de az anyai vérben található antitestek a teljes terhességi időszak alatt és megfelelően magas koncentrációban detektálhatók. Nem befolyásolják a Rh-et (-) a babát, és nem szabad aggódniuk a jelenlétük miatt.
A terhesség újra megkezdése előtt az anyának és az apának meg kell látogatnia a genetikát, ami átfogó választ fog adni nekik arra a valószínűségre, hogy jövőbeli gyermekeik örökölnek-e egy adott vér jellemzőt.
Apa Rh tényezője ismeretlen
Amikor a jövőbeni anyát regisztrálják a születés előtti klinikán, közvetlenül a negatív rhesus észlelése után, a jövőbeli baba apja is meghívásra kerül a vérvizsgálatra. Csak így tudhatja meg az orvos, hogy ismeri az anya és az apa eredeti adatait.
Ha az apa rhesusát ismeretlen, és lehetetlen meghívni, hogy valamilyen okból vér adományozzon, ha a terhesség IVF donor spermából származik, akkor egy nőt az antitestek tesztelésére kevésbé gyakorimint más terhes nők azonos vérrel. Ez azért történik, hogy ne hagyja ki a konfliktus kezdetének pillanatát, ha ez megtörténik.
És az orvosnak az a felkérése, hogy felkérje a férjét, hogy adományozza az antitestek vérét, az ok arra, hogy az orvosot egy kompetensebb szakembergé változtassa. Az emberek vérében lévő antitestek nem fordulnak elő, mert nem teherbe esnek, és semmilyen módon fizikailag nem érintkeznek a magzattal a feleség terhessége alatt.
Van-e hatása a termékenységre?
Nincs ilyen kapcsolat. A negatív rhesus jelenléte még mindig nem jelenti azt, hogy nehéz lesz egy nőnek teherbe esni.
A termékenység szintjét teljesen különböző tényezők befolyásolják - a rossz szokások, a koffein visszaélés, a túlsúly és az urogenitális rendszer betegségei, megterhelt történelem, beleértve a múltban számos abortuszt is.
Orvosi vagy vákuum abortusz nem veszélyes az abortuszra az Rh-negatív nő első terhességében?
Ez egy gyakori tévhit. Sajnos gyakran ez az állítás még az orvosoktól is hallható. Az abortusz technikája nem számít. Bármi legyen is, a gyermek vörösvérsejtjei még mindig az anyai véráramba kerülnek, és antitestek képződését okozzák.
Ha az első terhesség abortusz vagy vetélés véget ért, milyen magas a konfliktus kockázata a második terhességben?
Valójában az ilyen kockázatok nagysága meglehetősen relatív fogalom. Senki sem mondhat pontosan, hogy százalékban van-e konfliktus, vagy sem. Az orvosok azonban rendelkeznek bizonyos statisztikák, amelyek becsülik (körülbelül) a női test érzékenységének valószínűségét sikertelen első terhesség után:
- rövid távú vetélés - + 3% egy lehetséges jövőbeni konfliktusra;
- a terhesség mesterséges megszakítása (abortusz) - + 7% a valószínű jövőbeni konfliktusnak;
- méhen kívüli terhesség és sebészeti beavatkozás - + 1%;
- élő magzat által történő időben történő szállítás - + 15-20%;
- császármetszéssel történő adagolás - + 35-50% a lehetséges terhességre a következő terhesség alatt.
Tehát, ha egy nő első terhessége abortuszban végződött, a második - vetélés, majd a harmadik hordozás során a kockázat körülbelül 10-11%.
Ha ugyanaz a nő úgy dönt, hogy újszülöttet szül, feltéve, hogy az első szülés természetes módon jó volt, akkor a probléma valószínűsége több mint 30% lesz, és ha az első születés császármetszéssel végződik, akkor több mint 60%.
Ennek megfelelően minden olyan negatív Rh tényezővel rendelkező nő, aki úgy gondolta, hogy anya lesz, ismét mérlegelheti a kockázatokat.
Az antitestek jelenléte mindig azt jelzi, hogy a gyermek beteg lesz?
Nem, ez nem mindig így van. A babát speciális szűrők védik, amelyek a placentában vannak, részben gátolják az agresszív anyai antitesteket.
Kis mennyiségű antitest nem okoz nagy kárt a gyermeknek. De ha a placentát idő előtt elöregedik, ha a víz mennyisége kicsi, ha egy nő fertőző betegségben (még egy közönséges ARVI-ben) is megbetegedett, ha orvosát kezeli, akkor a placenta szűrőinek védelmi funkcióinak csökkentésének valószínűsége jelentősen nő .
Emlékeztetni kell arra, hogy az első terhesség alatt az antitestek, ha megjelennek, meglehetősen nagy molekulaszerkezettel rendelkeznek, nehéz lehet, hogy „behatolnak” a védelembe, de ha a terhesség megismétlődik, az antitestek kisebbek, mozgékonyabbak, gyorsabbak és „gonoszabbak”, ezért az immunológiai támadás egyre inkább valószínű.
Van-e két negatív szülő a terhesség ideje alatt fennálló konfliktus, annak ellenére, hogy az összes előrejelzés és tábla?
Ez nem zárható ki, annak ellenére, hogy minden létező genetikai tábla és tanítás azt jelzi, hogy a valószínűség nulla.
A három anya-apa-gyermek egyike lehet kiméra.Az emberben a kiméra néha abban a tényben nyilvánul meg, hogy egy másik csoport vagy rhesus transzfundált vérét „gyökerezik”, és egy személy a géninformáció hordozója a két vérfajtáról egyszerre. Ez egy nagyon ritka és felderítetlen jelenség, bár tapasztalt orvosok és soha nem fogják diszkontálni.
Mindent, ami a genetika kérdéseit érinti, még nem jól tanulmányozták, és minden „meglepetés” a természetből származik.
A történelem során számos esetben fordul elő, ha egy anya Rh (-) és egy hasonló rhesusú apa pozitív vérrel és hemolitikus betegséggel rendelkezett. A helyzet alapos vizsgálatot igényel.
További információ a Rh-konfliktus valószínűségéről a terhesség alatt, lásd a következő videót.