Kawasaki betegség gyermekeknél
Betegségek, amelyekben a véredényekben gyulladásos változások következnek be és fejlődnek vérzéses vaszkulitiszelég sok. Meglehetősen súlyos pályájuk van, és meglehetősen későn diagnosztizálnak.
okok
Ez a szindróma először Japánban alakult ki a XX. Század 60-as években. A betegség nevét a japán Kawasaki orvos adta. Megfigyelte és kezelte azokat a gyermekeket, akiknek hosszú ideig ugyanazok a tünetei voltak. Ekkor még nem állapították meg a betegség nevét.
Miután kutatási eredményeit tudományos orvosi konferencián mutatta be, a betegség saját nevét - Kawasaki-betegséget - szerzett.
A statisztikák szerint ez a betegség inkább a fiúkat érinti. Főleg 1,5-2-szer gyakrabban betegek, mint a lányok.
Megjegyezzük továbbá a népesség különbségeit. Az ázsiai országok lakói, az előfordulása sokszor magasabb, mint Európában. A tudósok még nem találtak tudományos igazolást erre a tényre.
A csúcs incidenciája a korai gyermekkorban jelentkezik. A Kawasaki-kór általában 6–7 évesnél fiatalabb gyermekeknél jelentkezik.
Vannak is a betegség egyedi esetei és egy idősebb korban. Japánban és Amerikában bizonyíték van arra, hogy ez a betegség 25-30 év alatt észlelhető. Bizonyos esetekben a betegség csecsemőkben és újszülöttekben is megtalálható.
A betegség egyetlen okát nem lehetett megállapítani. Jelenleg számos olyan globális tanulmány folytatódik, amelynek célja a betegség forrásának megállapítása a csecsemőkben.
A legtöbb tudós egyetért abban, hogy a betegség oka különböző vírusok. A legvalószínűbb: herpeszvírusok, retro- és parvovírusok, adeno-és citomegalovírus, és egyéb okok.
Számos tanulmány hangsúlyozza, hogy a különböző bakteriális fertőzések Kawasaki-betegség kialakulásához vezethetnek. A tudósok felfedezték, hogy a sztreptokokkusz, a stafilokokkusz és a meningococcus fertőzések után a csecsemők többször gyakrabban megbetegszenek a betegséggel.
Számos országban Kawasaki-betegség esett a különböző kullancsok megharapása után.
Borrelia vagy rickettsia, amely a kullancs által okozott fertőzések során a vérbe kerül, hozzájárul a gyulladásos folyamatok kialakulásához a vérerekben. Ezek a paraziták autoimmun reakciók kialakulását okozhatják a csecsemőknél, ami vérzéses vasculitis kialakulásához vezet.
Ennek a betegségnek a szezonalitás jellemzi. A betegség súlyosbodását leggyakrabban március-április, valamint az év végén - decemberben regisztrálták. Ez a szezonalitás arra kényszerítette a szakértőket, hogy a betegség fertőző.
Hogyan fejlődik?
A betegség kialakulásához nagyszámú T-limfocita képződik. Általában ezek az immunsejtek segítenek eltávolítani a különböző kórokozókat a szervezetből.
Amikor a mikrobák belépnek, egy erős immunreakció lép fel. A folyamat során számos különböző citokint termelnek. Ezek az anyagok gyulladásos hatásúak.
A véredények belső falaiban a gyulladásos citokinek súlyos gyulladást okoznak. Ahogy a gyulladásos folyamat kialakul, az artériák és a vénák minden rétege rétegben megsérül.
Ennek eredményeként az ilyen kár a falak véredények kezd hámlás és vékony. Végső soron ez patológiás kiterjesztésekhez vezet - aneurizmák.
Ezeknek a daganatoknak a veszélye az, hogy nagyon törékenyek és könnyen elszakadhatnak.Bármilyen vérnyomáscsökkenés aneurizma szakadáshoz vezethet, és belső vérzéshez vezethet.
A koszorúér-tartályok a leginkább érzékenyek erre a betegségre. Természetükből adódóan a szívizom véréhez juttatják őket. A szívkoszorúerek sérülése esetén a szívszövet halálát okozhatja - nekrózis, ami szívrohamhoz vezet.
Egy idő után a fibroblasztok elkezdenek behatolni a gyulladt edények falain. Ezek a sejtek képesek a kötőszövet kialakulását a szervezetben.
Túlzott mennyiséggel járulnak hozzá ahhoz, hogy túl sűrű hajók képződjenek, amelyek nem tudnak teljesen szűk és kiterjedni.
tünetek
A Kawasaki-betegséget számos specifikus tünet jellemzi. A betegség diagnózisa főként ezen klinikai tünetek kimutatásán alapul.
Csak egy tünet megjelenése nem diagnosztikailag szignifikáns. A diagnózis megállapításához legalább 4 jelet kell észlelni.
A legjellemzőbb tünetek a következők:
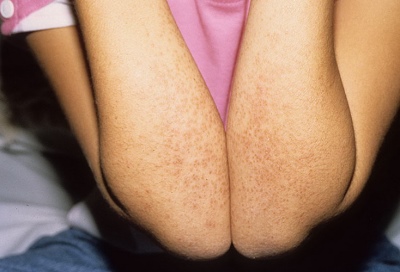
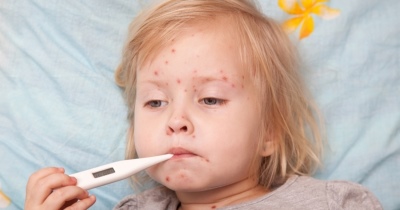
- A laza elemek megjelenése a testen. Gyakorlatilag az egész test, beleértve a végtagokat és még az ágyékterületet is, kiütéssel borított. Kifejezetten gyengéden emlékeztet. Az elemek annyira sokak lehetnek, hogy a bőr egyenletes vörös, "izzó" színré válik. Egyes esetekben a kiütés csak a lábakon jelenik meg.
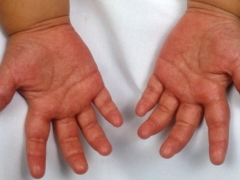
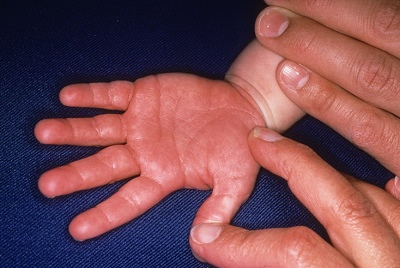
- A tenyér és a láb vörössége. Világossá válnak. Ahogy a betegség előrehalad, a bőr elkezd levenni és elutasítja. A körmökön számos horny és horony látható.
- Az oropharynx és a garat változásai. A szájüreg élénkvörösvé vagy akár bíborvörösvé válik. A nyelv összeütközéseket és különböző gyulladásokat okozhat. Az ajkak megrepednek. A száj és a nyálkahártyák vörös határán kéregek jelennek meg.
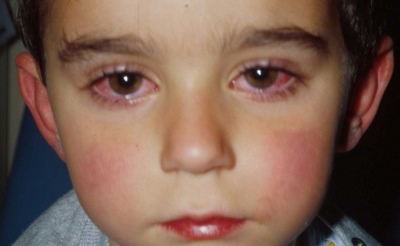
- Konjunktivita kialakulása. A sklerát befecskendezik. A könnyezés és a fotofóbia megnő. A szemek erősen vörösek. Egyes esetekben a szemhéjak duzzanata van. Gyakran a csecsemők igyekeznek a gyengén megvilágított helyiségekben maradni, mivel ez jelentős javulást biztosít számukra.
- Megnövekedett nyaki nyirokcsomók. Ezek tömörülnek, a bőrre forrasztva. Jellemzően a nyirokcsomók 1,5-ről 2 cm-re nőnek, súlyos esetekben még oldalról is láthatóak.
A betegség egésze a fejlődés során több egymást követő szakaszban zajlik:
- Akut láz. Általában a betegség kialakulását követő első 7-10 napon belül alakul ki. A magas láz megjelenése mellett - több mint 39-40 fok. Nehéz csökkenteni, még a lázcsillapítók használata ellenére is. Ezen időszak végén a konjunktivita, valamint a szájüreg és a bőr specifikus változásai jelentkeznek.
- Szubakut időszak. Kb. 6 hétig tart. Jellemzője a testhőmérséklet normalizálása és az első aneurizmák megjelenése a véredényekben. Tartós bőr megnyilvánulások kísérik. Ha ebben az időszakban a testhőmérséklet ismét erőteljesen emelkedik, akkor ez a betegség új relapszusának nagyon kellemetlen jelzője lehet.
- A helyreállítási időszak. Fokozatosan haladjon az összes káros tünet. A legújabb látható változások csak keresztirányú csíkok a körmökön. A véredények fokozódó aneurysma fokozatosan halad át. Ez csak akkor jön létre, ha az interferon terápia időszerű.
- Ha a betegséget meglehetősen későn észlelték, ami a gyermek komplikációinak kialakulásához vezetett, akkor a megbeszélés a betegség krónikus formába történő átmenetéről szól. A hosszú távú káros hatások kialakulásával jár együtt. Az ilyen gyermekeknek folyamatos megfigyelésre van szükségük egy fertőző betegség szakember és kardiológus által.
diagnosztika
Mivel az életveszélyes szövődmények Kawasaki-betegségben jelentkezhetnek, az orvosok arra a következtetésre jutottak, hogy a diagnózis a legegyszerűbb és leggyorsabb.
A helyzetből kiinduló út az amerikai osztályozás volt, amely lehetővé teszi a betegség gyanúját egy korai szakaszban. Ehhez nem szükséges speciális tesztek és elemzések.
A betegség öt klinikai tünete közül négy jelenléte a láz hátterében, amely 5 napig megfigyelhető, a betegség feltételezett diagnózisának alapjául szolgál. Ez a gyors módszer lehetővé teszi a diagnózis megállapítását a betegség bekövetkezésétől és a láz megjelenését követő első napokban.
A laboratóriumi és műszeres diagnosztikai módszerek ebben az esetben kiegészítő jellegűek. Alapvetően szükségesek a veszélyes komplikációk időben történő kimutatásához.
A Kawasaki-betegség diagnózisának megerősítésére és a komplikációk felismerésére az orvosok előírják:
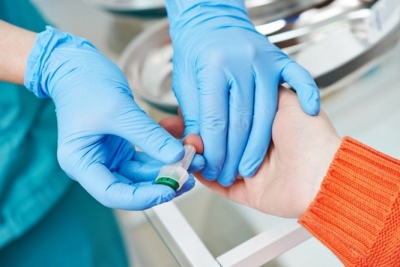
- Általános vérvizsgálat. Az ESR többszörös növekedése az autoimmun gyulladás jelenlétét jelzi. A leukocita formula változásai jelezhetik a szervezetben a vírusos vagy bakteriális fertőzés jelenlétét.
- Biokémiai kutatás. A felesleges C-reaktív fehérje a szisztémás immungyulladás kialakulását jelzi. A betegség teljes akut periódusában ez a mutató jelentősen meghaladja a normát. Emellett növeli az alfa1 - antitripszin szintjét.
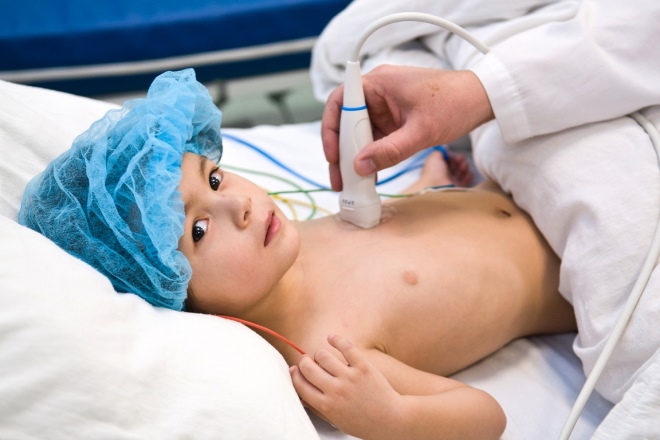
- A szív echokardiográfiája. Ezt többször hajtják végre: az első diagnózis időpontjában, 14 nappal a betegség kialakulása után, és két hónap elteltével. Ez a szekvencia lehetővé teszi, hogy az orvosok ne hagyják ki a betegség komplikációinak kialakulásának kezdetét.
- EKG. Rejtett szívritmus zavarokat tár fel. Kawasaki-betegségben különböző aritmiák vagy tachycardia alakulhat ki. Ezeket a változásokat nagyon könnyű felismerni egy EKG segítségével. Azoknál a gyermekeknél, akiknek ez a betegsége volt, a szívet rendszeresen vizsgálják.
- A mellkas radiográfiája. Leírja a szív és a nagy edények anatómiai szerkezetét. Lehetővé teszi a nagy véredényekben előforduló aneurizmák azonosítását. Ezt a módszert alkalmazzák a betegség rejtett és távoli következményeinek kimutatására is.
Lehetséges szövődmények
A betegséget általában nagyon jó prognózis jellemzi. A betegek többsége teljesen helyreáll.
A betegség kedvezőtlen hatásai csak túl gyenge gyermekeknél vagy súlyos immunhiányos gyermekeknél fordulnak elő.
A betegség legkedvezőtlenebb hatásai közé tartozik a nagy véredények aneurizmái, a miokardiális infarktus, a különböző szívritmuszavarok kialakulása.
Ezeket a káros hatásokat rendszerint több évvel a betegség után rögzítik. Ezek kiküszöböléséhez kardiológusokkal való konzultáció és komplex kezelés kijelölése szükséges, amely bizonyos esetekben élethosszig tartónak bizonyul.
kezelés
Az autoimmun gyulladás kiküszöbölésére intravénás immunoglobulint adunk be. Ez a gyógyszer csökkenti a véredények aneurizmájának kialakulását. Az intenzív ápolás során a testhőmérséklet normalizálódik. A gyulladt nyirokcsomók mérete is csökken.
Az immunglobulin-terápia használata gyakran nem hatékony.
Az acetilszalicilsav alkalmazása szintén fontos lépés a betegség kezelésében. Az aszpirin segít megszüntetni a betegség során fellépő vérrögök fokozott hajlamát.
Ennek a gyógyszernek a használata segít a szívizominfarktus kockázatának csökkentésében. Az acetilszalicilsav hatékonyságát a Kawasaki-betegségből származó kis aneurizmák eliminációjában is megfigyelték.
Egyes tudományos vizsgálatok megerősítették a hormonális glükokortikoszteroidok használatának lehetőségét. A tudósok azt mondják, hogy ezek az alapok segítenek csökkenteni a szisztémás gyulladás megnyilvánulásait és javítják a szívizom vérellátását.
kilátás
A Kawasaki-betegségben szenvedők több mint 90% -a helyreáll.A betegség néhány hónap múlva teljesen leáll.
A betegek csak 1% -ának van veszélyes szövődménye, amely összeegyeztethetetlen az életkel. Általában a szívizom legerősebb nekrózisa és a szívroham kialakulása vezet.
Bizonyos esetekben a nagy edény aneurizma szakadása. Az időben történő sürgősségi orvosi ellátás elmulasztása is végzetes lehet.
Az orvosok a magas hőmérséklet kezdetétől számított első 2-3 hetet a betegség kialakulásában a legkedvezőtlenebb időszaknak tekintik. Ebben az időszakban a gyermeknek szüksége van a legmélyebb orvosi felügyeletre és megfigyelésre.
Az alábbiakban megtekintheti a Kawasaki-szindrómáról szóló videót a gyerekekben.